「回リハ」から「短期集中リハ」へ── 10月8日の定例会見で武久会長が見解

日本慢性期医療協会は10月8日、定例記者会見をオンライン形式で開催し、令和2年度改定や新型コロナウイルスなどの影響を示した。会見の冒頭で武久洋三会長は、リハビリ開始時期の制限撤廃に触れ、「回復期のリハビリから非常に広範囲になった。いつでも、どのような患者にも適切に短期間で集中したリハビリを提供できるリハビリテーション集中病棟」と評価した。
令和2年度の診療報酬改定では、回復期リハビリテーション病棟の入院条件である「発症後又は手術後2か月以内」が削除された。
武久会長は「重症度や医療ニーズが高く、急性期病院での治療に期間を要する患者であっても、急性期病院を退院してリハビリテーション病棟に入院できる。非常に良い見直しであった」と評価。「在宅療養患者や施設入所者などの機能が一時的に低下した場合でもリハビリ病棟に入院できる」とメリットを説明した。
.
「とても使い勝手が良くなった」
武久会長は「2カ月後であれば『回復期』と言えるが、これが削除されたということは、つまり3カ月でも半年でも、極端に言えば、『リハビリが必要であればいい』という考え方である」との認識を示し、「回復期リハビリテーションという名前のままでいいのか」と問題提起。「短期間で集中したリハビリテーションを提供できるという意味で『リハビリテーション集中病棟』としてはどうか」と提案した。
会見に出席した慢性期リハビリテーション協会の橋本康子副会長は、在宅復帰した高齢者らのADLが再び低下した場合などにリハビリを提供する必要性を指摘し、「とても使い勝手が良くなった」と評価。その他の制限にも言及し、「リハビリスタッフが自分たちで考え、必要なだけのリハビリをきちんと提供できるようにすべき時期」との考えを示した。
.
病床稼働率が低下、黒字も減少
この日の会見では、会員病院を対象に実施した調査結果を公表した。それによると、今年6~7月の病床稼働率は、前年同月に比べて低下。黒字病院の割合もやや減少していた。
外来患者数も約1割減少し、1日当たりの平均外来患者数を前年同月と比較すると、6月、7月とも約10人弱の減となっている。
新型コロナウイルス感染患者の受け入れ状況については、6月は8病院だったが7月は若干増えて15病院、患者数は計221名となっている。
一方、入院患者1人1日当たりの請求金額について、2019年と20年の同月を比較すると、20年6月は介護医療院を除いて若干増加した。池端副会長は「新型コロナウイルスに伴う診療報酬上の対応などによる影響だろう」とコメントした。
会見の最後に、武久会長はコロナの影響により来年度の介護報酬改定などについて「大変厳しいと思う」とした上で、「われわれは患者さんの日々の治療に邁進して、できるだけ早く日常生活に帰れるように努力しながら、地域での評価を高めていくしかない」と語った。
同日の会見の模様について、詳しくは以下のとおり。なお、会見資料は日本慢性期医療協会のホームページをご覧いただきたい。
.
■ お知らせしたいことがある
[池端幸彦副会長]
定刻になったので、ただいまから令和2年10月度の記者会見を行いたい。最初に、武久会長からご説明いただく。よろしくお願いしたい。
.
[武久洋三会長]
久しぶりの記者会見で、役員を改選した6月以来の開催である。夏休みもあり、コロナの影響もあった。少し落ち着いて10月になった。本日は、ぜひ皆さまにお知らせしたいことがあるので、お時間を取っていただいた。
.
.
令和2年度改定により、回復期リハビリテーション病棟の入院条件から発症後の期間が削除された。これまでは「発症後又は手術後2か月以内」となっていた。そのため、回復期リハビリテーション病棟に入院するためには、発症などから2カ月以内の期間が必要だった。
2カ月後であれば「回復期」と言えるが、これが削除されたということは、つまり3カ月でも半年でも、極端に言えば、「リハビリが必要であればいい」という考え方であると理解できる。そうすると、「回復期リハビリテーション」という名前のままでいいのか、ということも考える必要がある。
本日は、まずこの点について当会の見解を述べた上で、新型コロナウイルス感染拡大に伴う影響度調査の結果について池端副会長からご説明していただく。
.
.
■ 「2か月以内」の制限が撤廃された
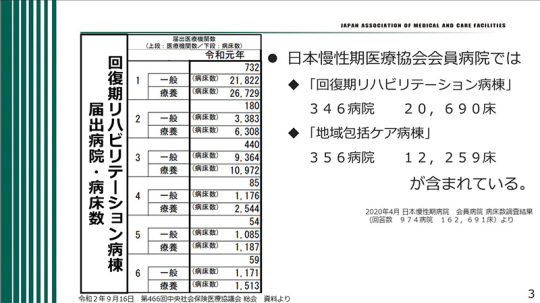
回復期リハビリテーション病棟には1~6の区分があり、そのうち最も多く算定されているのは1である。療養病床ベースの回復期リハビリテーション病棟が多い。
.
.
2・4・6は、スタッフの要件は満たしているけれどもFIM利得がクリアできなかった場合などに算定されている。できるだけ1を算定することを目指していると思う。
当会の会員病院の中で、回復期リハビリテーション病棟を持っているのは346病院、2万床以上ある。全国の回復期リハビリ病棟8万床のうち約4分の1は日慢協の会員病院である。
一方、地域包括ケア病棟を持っている会員病院は356病院となっている。
.
.
4ページを見ていただきたい。左側に太字で書いてあるが、1~3は「発症後又は手術後2か月以内」となっている。
脳血管障害であろうと骨折であろうと外科手術であろうと「2か月以内」、4と5は「1か月以内」となっている。
.
.
5ページ。改定前は非常に複雑になっている。4月1日から「2か月以内」という制限が撤廃され、このように変わった。
.
.
■ 2カ月制限による弊害があった
「発症後2カ月以内」という制限の意味は何か。発症や損傷、手術から日を置かずにリハビリを開始することで、その効果が高まる点を踏まえ、医療機関側に「早期のリハビリ開始」を促す効果を期待したものである。
現在、発症から入棟までの日数は2007年の35日をピークに減少し、2018年には24日まで下がり11日も短縮し、1カ月以内になっている。すなわち、入棟までの日数は短くなったものの、それでも1カ月近くは急性期病院でリハビリもなく入院しているという状況がある。
また、「発症後2カ月以内」の制限による弊害があった。脳血管疾患の重症で、状態が不安定な期間が長い症例では、回復期リハビリテーション病棟への2カ月以内の転棟が難しいこともある。すなわち、3カ月も4カ月もかかる。
こうした患者が2カ月以上の急性期治療を経て状態が安定した場合でも、回復期リハビリテーション病棟に入れない。これはちょっとおかしいんじゃないかという現場の声もあった。
こうした状況を踏まえ、厚労省保険局医療課に勘案していただいたということだと思う。
.
.
■ 早期リハが後退することはない
厚労省の担当者によると、発症後2カ月以内の制限規定を廃止しても、早期リハビリが後退することはないという。すなわち、回復期リハビリ病棟入院料の算定日数上限が設けられている。
また、リハビリ実績指数が導入されているので、指数を高めるに発症・損傷等の後から早期に入棟する。そうすると、患者さんの状態はまだ安定していないので、入棟時のFIM得点は低い。そこで適切なリハビリを実施して、退棟時のFIM得点が上がる。
つまり、まだ障害の状態がある時に入棟して、適切なリハビリテーションを提供して、退棟する時にはFIM利得が増える。従って、早期リハビリテーションが後退することはない。
発症後の期間が削除されたことによって、集中したリハビリテーションが受けられる。重症度や医療ニーズが高く、急性期病院での治療に期間を要する患者であっても、急性期病院を退院してリハビリテーション病棟に入院できる。非常に良い見直しであったと思う。
また、今回の制限撤廃により、在宅療養患者や施設入所者などが一時的に機能が低下した場合でもリハビリテーション病棟に入院できるようになった。
例えば、脳卒中になってから1年以上経つ特養の入所者。ベッドサイドにポータブルトイレを置いて、なんとか自分でつかまりながら排泄できていたが、何かの拍子で困難になったとき、このリハビリ集中病棟に入る。
そこで2週間ぐらい集中的にリハビリをして、以前のように排泄が自立できるようになる。このような使い方ができることは非常に良い。これについて、改定に関わった厚労省保険局医療課の担当者にお話を聞いたところ、「そういう使い方は非常に良い」と推奨していただいた。
.
.
■「リハビリテーション集中病棟」
では、「回復期リハビリテーション病棟」の「回復期」という呼称はそのままでよいのか。「回復期リハビリテーション病棟」という名前では、リハビリテーションは回復期に行われるもので、それ以外はあまり必要ないように感じてしまう。
しかし、「発症後2カ月以内」の制限が撤廃されたということは、リハビリテーションが必要な時にすぐに行われることによって、患者の状態がすぐに改善され、予後が良好になる可能性が高い。
急性期を経過した回復期の患者にリハビリをするという、その意味で使われていた病棟だが、非常に広範囲になった。リハビリが必要な患者さんが入れるチャンスが出てきた。
いつでも、どのような患者にも適切に短期間で集中したリハビリテーションを提供できるということで、「リハビリテーション集中病棟」としてはどうか。
.
.
■ 短期間・集中リハの環境
では、このようなリハビリテーション集中病棟と、地域包括ケア病棟との違いは何か。
地域包括ケア病棟には、高度急性期病院からの患者を受け入れる「Post acute機能」がある。また、「地域急性期機能」も持つ。
リハビリテーション集中病棟は、高度急性期病院や地域包括ケア病棟、さらには介護施設等からリハビリテーションが必要な患者を受け入れ、より集中的にリハビリテーションを行い機能回復を目指す。この中には当然、在宅患者も入る。
現在、回復期リハビリテーション病棟には、どのような入院患者が入っているか。今年3月のデータによれば、平均年齢は76.6歳。リハビリテーションが必要な患者さんが急性期から回復期、慢性期、在宅に至るまで増えている。
在宅療養中の患者や特養入所者でADLが低下してリハビリテーションが必要な患者さんも、リハビリテーション集中病棟に入院し、短期間で集中的なリハビリテーションが受けられる環境に近づけてくれたと思う。
アウトカムが良ければ、その病院の評価が上がり、自然に地域の住民に知られて患者が集中するだろう。
.
.
■「姑息な病院が存在する」との危惧も
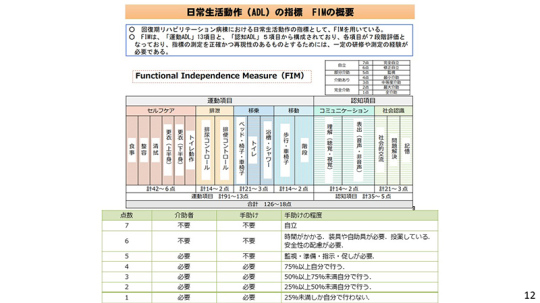
リハビリのアウトカムを評価するための指標として、FIMがある。
.
.
介護施設では、Barthel Indexが使われている。各項目はFIMに似ている。認知症の項目がなく、FIMのほうが評価項目も多く、より複雑になっている。
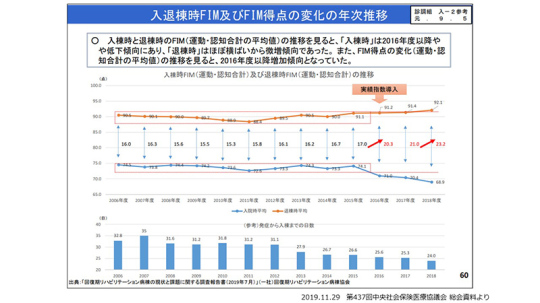
2016年度の診療報酬改定では、「リハビリテーション実績指数」の基準が導入された。改定前、入棟時と退棟時のFIM利得の差は17.0だったが、実績指数が導入されてから20.3に上がり、18年度は23.2まで上昇している。
.
.
これは厚労省保険局医療課が中医協の入院分科会に出したデータである。「こんなことがあるんだよ」という警戒の意味があったと思う。
FIMは「定量的な評価」と言われているが、あくまでも「半定量」である。FIMの7段階評価の診断が3点であれば、50%以上75%未満を自分で行えるとされている。
実際には 自分で74%しかできないのに、76%にわずか2%上げるだけでFIM点数を3点から4点に上げることができる。こういう姑息な病院が存在するのではないかと厚労省は危惧していると思われる。
しかし、今やスマホで動画撮影ができるのだから、患者さんを1カ月に1回、訓練状況などを動画撮影し、客観的評価ができるようにしてはどうか。われわれの病院では、点数のためだけでなく、患者さんのモチベーションを上げるために、また、ご家族にお見せするために動画撮影をしている。患者さんの状態を把握する上でも役に立っている。
このほか、各項目につき2点以上の利得を評価するなど、いろいろな方法が考えられると思う。
ところで、療養病床で回復期リハビリテーション病棟を取得している病院は一般病床よりも多い。
療養病床の医療区分2では、「傷病等によりリハビリテーションが必要な状態」であり、原因となる傷病等の発症後、30日以内の場合で、実際にリハビリテーションを行っている場合に限る」とされている。
.
.
回復期リハビリテーション病棟について「2カ月以内」の制限が撤廃されたことを踏まえ、この医療区分に関する規定も変更する必要があるように思う。
.
.
■ リハビリを包括制度にするべき
日本のリハビリテーションシステムをどうするのか。現在、非常に細かい条件があり、多くの規制がある。FIM利得に入れなくてもいいような項目もある。
1人の療法士が1人の患者さんに1対1で20分間リハビリを実施しないと点数が付かないとか、複数の職種がリハビリに関わっても点数につながらないという問題もある。
また、疾患別リハビリテーションの仕組みによって脳血管障害の場合は高い点数に設定されており、運動器リハビリはそれよりも低い。こうした仕組みは、医療保険の中では珍しい。風邪の診察でも、がんの診察でも診察料は同じであるのに、疾患別リハビリテーションの点数はそのようになっていない。
いつまで細かい規制に終始するつもりだろうか。もうそろそろ、地域包括ケア病棟のように包括制度にするべきではないか。
以上で、私の報告は終わる。
.
.
■ コロナの影響で病床稼働率が低下
[池端副会長]
引き続き、私から「2020年度診療報酬改定および新型コロナウイルス感染拡大に伴う影響度調査結果」について、ご報告させていただく。
.
.
実施時期は2020年8月。当会の会員1,010病院を対象に実施し、174病院から回答を得た。
病床稼働率について、2019年と20年の同月を比較したところ、2020年6月は、精神認知症治療病棟、介護医療院を除き、病床稼働率は低下している。最大は、急性期一般入院料のマイナス5.5%だった。7月も同様に病床稼働率は低下し、最大は急性期一般入院料のマイナス3.1%だった。
一方、入院患者1人1日当たりの請求金額について、2019年と20年の同月を比較すると、20年6月は介護医療院を除いて若干増加している。最大は地域一般入院料で、6月はプラス8.3%、7月はプラス5.9%となっている。これは新型コロナウイルスに伴う診療報酬上の対応などによる影響と思われる。
.
.
■ 黒字病院の割合が減少
当会の会員病院では、新型コロナウイルス感染患者をどのぐらい受け入れているか。まず19ページをご覧いただきたい。20年度改定で算定しやすくなった主な加算である。
.
.
医師事務作業補助体制加算は、今回の調査に回答した174病院のうち46病院が算定している(26.4%)。届出病床数は、改定前の4,635床から6,348床に増加している。
また、排尿自立支援加算については、回答174病院中、届出ありの病院が45病院(25.9%)。届出病床数は、改定前の4,500床から7,426床に増加している。
認知症ケア加算については、回答173病院中、届出ありの病院が144病院(83.2%)。既に8割を超えているが、届出病床数は、改定前後でほぼ増減していない。
認知症ケア加算は、約8割が改定前から算定している。専任の医師や専門性の高い看護師を配置した「認知症ケア加算2」を算定する病院も多く見られる。
こうした態勢を踏まえ、新型コロナウイルス感染患者の受け入れ状況はどうなっているか。
.
.
6月は8病院だが、7月は若干増えて15病院、合計221名となっている。
一方、コロナの影響により、2019年に比べて外来患者は約1割減少している。1日当たりの平均外来患者数を比較すると、6月、7月とも約10人弱の減となっている。
また、コロナの影響により医業利益が下がり、黒字病院の割合もやや減少している。昨年と比べると、6月、7月とも大幅に利益率が低下している。6月はマイナス126%、7月もマイナス50%と大幅な減少となった。
その結果、黒字病院の比率も6月では64.0%が52.9%に減少した。7月は若干回復したものの、67.4%から65.9%となっており、黒字病院の割合は6月、7月のいずれも減少しているという結果が出た。
以上、調査結果の報告をさせていただいた。
.
[武久会長]
本日の会見には、慢性期リハビリテーション協会の橋本会長が出席しているので、現状などをお話しいただきたい。急性期病院からの受入れを中心にしているリハビリ専門病院では、「2カ月以内」の制限が撤廃されて、どのような状況か。
また、介護施設に1年以上入所している人の中には、リハビリを必要とする人もいると思う。橋本先生の病院ではいかがだろうか。
.
[橋本康子副会長(慢性期リハビリテーション協会会長)]
私の病院は大阪にあるが、香川県にも病院がある。回復期リハビリ病棟で受け入れている患者さんの2割は療養病床の扱いとして受け入れている。
具体的には40床の2割、すなわち8人までは回復期リハビリ病棟で受け入れることができる。例えば、退院して自宅に帰ったが動けなくなりそうな人や、回復期リハビリ病棟から施設に移ったがADLが低下してしまったような人に再び入院していただき、またリハビリをしてお戻ししている。
地方では、このようなケースが非常に多い。家に帰っても介護する人が少ない。また、お年を召すと、いったんADLが回復したとしても再び低下してしまう。在宅療養中の高齢者などに対し、定期的にリハビリを提供する必要がある。「2か月以内」という制限が無くなったため使い勝手は良くなった。
現在、一部の地域では、保険者によってリハビリ単位数の査定に差が出ている。医療者として必要なリハビリを提供したくとも、社保なら算定できるが、国保であれば減点されるため、単位数を下げざる得ない状況が発生している。こういった保険種類による差別や格差をなくすためにも包括化には賛成である。
回復期リハビリ病棟ができてから20年になるので、細かいルールを決めて「こうしなさい」と言われるよりも、スタッフが自分たちで考えて必要なだけのリハビリをきちんと提供できるようにすべき時期だと思う。
.
.
■ 地域での評価を高めていくしかない
[武久会長]
医療現場は大きく変わっている。コロナ影響で、外来患者が減り、薬が長期投与になっている。入院医療については、少しずつ回復しているが、冬になって、ヨーロッパのようにひどくならないことを心より願っている。
令和3年の介護報酬改定や令和4年の診療報酬改定も、このコロナの影響で国の予算をかなり使うと思うので、大変厳しいとは思う。しかし、われわれは患者さんの日々の治療に邁進して、できるだけ早く日常生活に帰れるように努力しながら、地域での評価を高めていくしかないと思う。
政府当局も非常に厳しい中でいろいろ考えていると思う。来年の介護報酬改定のために介護給付費分科会が頻繁に開催されている。本当にご苦労だと思う。 われわれ現場も協力しながら、より良い医療・介護が提供できるように努力したいと思う。
(取材・執筆=新井裕充)
2020年10月9日