地域包括ケア病棟、「リハビリ力が問われる」──8月21日の記者会見

日本慢性期医療協会は8月21日、定例会見を開きました。武久洋三会長は今後の医療体制に関する私案を示したうえで急性期病床の大幅削減に伴う地域包括ケア病棟の重要性に触れながら、「地域包括ケア病棟ではリハビリテーション力が問われる。日慢協では地域包括ケア病棟に入るための様々な研修をこれからも開催していく。日慢協の会員にはぜひ地域包括ケア病棟を取ってほしい」と呼び掛けました。(会見資料はこちら)
会見で武久会長は、「医療と介護の連携政策に関するスタンス」や「介護療養病床に関する考え方」など6項目を示し、各項目についてコメントしました。武久会長の発言要旨は下記のとおりです。
[武久会長]
先ほど8月の常任理事会を終了した。その内容などを踏まえ、本日の記者会見で皆さんに当会の考え方などをお伝えする。本日の会見資料をご覧いただきたい。そこに示した6項目についてお話しする。
■ 当会会員からの地域包括ケア病棟への申請について
まず、日慢協とは別組織であるが、地域包括ケア病棟協会(仲井培雄会長)の会員病院数をお示しする。8月20日現在、正会員182病院となっている。
7月、日慢協と地域包括ケア病棟協会が合同でアンケート調査を実施したので、その結果をお伝えする。回答病院は490施設(9万444床)。このうち、7月現在で地域包括ケア病棟入院料1を申請しているのは20病院(859床)、同入院料2は2病院(90床)。地域包括ケア入院管理料1は16病院(244床)、同管理料2は5病院(83床)となっている。
来年3月には、地域包括ケア病棟入院料1を48病院(1,904床)が、同入院料2を5病院(164床)が取得する予定で、地域包括ケア入院管理料1は42病院(710床)、同管理料2は10病院(190床)が取得する予定となっている。ということで、来年3月に計105病院が地域包括ケア病棟関連の点数を取得する予定。このデータを本日付で提供する。
■ 医療と介護の連携政策に関する当会のスタンスについて
皆さんもご存知のように、厚生労働省の保険局に「医療介護連携政策課」という部署が新設され、7月25日に「医療介護総合確保推進会議」の初会合が開催された。そこでは全委員が一言ずつ話をした。私は、他の委員が具体的な話をしなかったので、3つの提案をした。それを皆さんに報告する。
1. 各医療圏に「地域包括医療介護支援センター」を設立すべき
現在、各自治体に「地域包括支援センター」がある。ここでは、介護予防の予防給付に関する業務などを扱っているが、今後、医療と介護が連携していくためには、1人の患者さんが急性期から、回復期、在宅に至るまでの一連をフォローするセンターが必要であると考えた。
大腿骨頸部骨折や脳卒中については、すでに地域連携パスが各地域で機能している。従って、発症直後から回復期リハビリテーションまでは一連のパスがつながっているが、その後から在宅までがほとんど分からない状態になっている。1人の患者さんが急性期病院に入院し、地域包括ケア病棟に移り、慢性期病院から在宅に至るまでの一連をフォローする体制がぜひとも必要であると考え、「地域包括医療介護支援センター」を提案した。
2. できるだけ早く2次医療圏の再編を行うべき
医療圏ができたのは、地域医療計画ができた昭和60年代初めの頃であり、すでに30年近く経過している。その間に、人口が半減している医療圏も発生しており、30年前の状況とは大きく異なっている。
このため、新しい病床機能の分化に対しては、新しい医療圏で、新しい医療計画で行うべきであって、古い医療圏をベースにして新しい医療計画を策定をするのは適切ではないと考えている。
従って、現状に合った医療圏、すなわち人口が減った医療圏を隣接する医療圏に合併させたり、過疎化が進んでいる医療圏を都市部の医療圏に合併させたりするなど、医療圏の見直しが必要だろうと考えて、このような提案をした。
3. 基金は、過疎地の医療機関や病床を守るために使うべき
新たな財政支援制度に盛り込まれた904億円の基金の使い方について、都道府県の中には、割り当てられた基金を「独り占め」にしようとする所もあると聞く。基金の配分について、厚労省は「官民2分の1ずつ」ということを再三にわたり伝えているようだが、残念な都道府県があるようだ。
基金の使い方について、私は「過疎地の医療圏の医療機関や病床を守るために使うべきだ」と考えている。過疎地の医療圏では、人口がどんどん減少し、病院のベッドが埋まらない。
しかも過疎地にいる高齢者が病気になった場合、県庁所在地にある急性期病院に入院するが、その後は自宅のある過疎地に戻るのではなく、孫や子どもがいる県庁所在地の病院に移るようなケースが非常に多い。すなわち、過疎地では入院患者数が極端に減っている。
こうした状況をこのまま放置しておくと、過疎地のベッドがどんどん減少していく。ということは、過疎地にいる住民がそこに住み続けることが難しくなってしまう。従って、過疎地のベッドを確保するために、基金が優先的に使われるべきだと考える。
以上、3つのことを推進会議で申し上げた。
■ 慢性期医療のデータ提出加算に関する方針について
今改定では、データ提出加算に関する評価の見直しが行われ、短期滞在手術基本料1を除くすべての病棟がデータ提出加算を算定できるように拡大された。今後は、慢性期病院でもDPCデータの提出が必須になるだろう。
ご存じのように、DPCという診療報酬は特定機能病院でスタートした。すなわち、DPC対象病院であることが、急性期病院であることの証であった。
ところが厚生労働省は今回、地域包括ケア病棟も含めてデータ提出加算の対象にした。DPCの対象ではない病院でも、7対1入院基本料を算定している病院にはデータ提出が義務化された(2015年3月末までの経過措置あり)。
今回、データ提出加算を全病棟に拡大したということは、慢性期病院にも適用されるということであり、療養病床を持っている病院にもDPCデータの提出を求めていると言える。しかし療養病床はレセプト上、包括払いであり、出来高払いはCTやMRI、リハビリテーションなどに限られている。
療養病床がDPC病院と同様のデータを提出するには、人材やノウハウが必要であるため、日慢協は地域包括ケア病棟協会と合同で、DPCデータ提出加算の研修会を8月16日に都内で開催した。参加希望者は310人という予想外の数になり、会場は熱気に包まれた。データ提出加算の申請は年4回で、今年度の2回目は8月20日が締め切り。次回は11月20日。来年3月から地域包括ケア病棟入院料などを算定するためには、11月20日が最終締め切りとなる。
療養病床でもデータ提出加算を取るということの意味は何か。厚労省は急性期病院のデータだけではなく、地域包括ケア病棟も慢性期病院も含めて、医療と介護の統一したDPCデータを集積したい意向があると聞いている。従って日慢協としても、すべての会員病院がデータ提出加算を取るように推奨している。
今後、DPCは、急性期から慢性期までに適応し得るツールとして確立するだろう。医療・看護必要度も急性期から慢性期までの病床での必須条件となるであろう。DPC方式が中心になれば、療養病棟入院基本料の「医療区分」はやがて廃止されると予想している。
医療区分は非常に不適切な区分である。意識のない植物状態でも「医療区分1」という非常におかしな区分であり、療養病床の削減政策が打ち出された時に恣意的につくられた制度だ。療養病床の削減策が雲散霧消した現在となっては、この医療区分を使わなければいけないという義務感は、厚労省の中にもないと思っている。
■ 医療療養病床25:1に関する当会の考え方について
病院の病床区分は、「一般」「療養」などに分けられているが、今回の改定で「一般」と「療養」の差が非常に縮まっている。経過措置はあるものの、ハード面では6.4㎡に統一されたので、あとはドクターやナースの傾斜で決まっていくのだろう。
宇都宮啓・前医療課長の発言などを踏まえると、今回の診療報酬改定には、病院病床から「療養」という概念を消してしまおうという意図がある。すなわち、精神療養、療養病床の25:1の施設化への動きを見ていると、「病院というのは治療する場であって療養する場ではない」というプレゼンテーションを全身から出していると感じている。
従って、20:1の療養病床は、「慢性期治療病棟」として期待されている。平成30年の同時改定までには、そのような方向となり、今後の医療課も統一された考え方で動いていくのではないかと思っている。
病院病床は、6.4㎡、2.7㎡廊下幅の4人部屋までに統一され、4.3㎡、1.8㎡廊下幅の4人部屋以上の病棟は「環境減算」されるだろうと思っている。なぜならば、地域包括ケア病棟入院料は6.4㎡基準によって「1」と「2」の間に月15万円の差が付けられている。4.3㎡では同入院料の「1」を取れないため、1日5,000円、月15万円という非常に大きな「環境減算」となっている。
こうした今改定のベクトルをそのまま延長して考えると、平成28年度診療報酬改定で、4.3㎡の8人部屋の障害者病棟は環境減算されるだろう。朝起きたら隣の患者さんと手をつなげるような環境で果たしていいのか。ストレッチャーや車いすをベッドのどちら側に付けるかという、そんな余裕も全くない所が、果たして超慢性期の障害者病棟にふさわしいのか。そう考えると、当然のことながら環境減算が入る。6.4㎡でなければ障害者病棟が取れないことになると、これをクリアできない病院がたくさん出てくるだろう。
■ 介護療養病床に関する当会の考え方について
療養病床数について、全体と日慢協会員のデータをお示しする。療養病床全体で25:1の割合は52.7%。これに対して、日慢協の会員病院は30.1%。全体では25:1のほうが20:1よりも多いが、日慢協会員は30%にとどまっている。このことは何を意味するか。
皆さんは、ケアミックスになぜ25:1が多いのか、その理由を知っているだろうか。昔の基準で言えば、25:1は患者さん5人に対し看護師1人。20:1は患者さん4人に対し看護師1人。これを50床で考えると、25:1では、「50床÷5」で看護師10人必要、20:1では「50床÷4」で看護師13人必要という計算になる。つまり、25:1から20:1に格上げするには、看護師があと3人必要になる。
一方、同様の計算で一般病床の15対1では看護師が17人必要、13対1では20人必要ということになり、15対1から13対1に格上げするためには看護師があと3人必要になる。
そこで、看護師3人をどちらに使うかを考える。療養病床の25:1から20:1に格上げするために使うよりも、15対1から13対1に格上げするために使うほうが得だからだ。療養病床の25:1を20:1にする場合、医療区分の2・3が80%で、看護当直も2人以上という非常に厳しい壁がある。そうすると、15対1から13対1にするために看護師3人を使う。
これは決して悪いことではない。制度上、そういうことが許されている。こうした理由などから、ケアミックス病院には25:1が多い。こうした背景を踏まえて、介護療養病床の廃止についてお話ししたい。
8月7日に厚労省の介護給付費分科会が開催され、次期介護報酬改定に向けて介護療養型医療施設に関する論点などが示された。私は同分科会に委員として出席し、「介護療養型医療施設は廃止ではなく再編すべき」と主張した。すなわち、前医療課長の「25:1は施設に」という発言などを踏まえ、現在の「介護療養型医療施設」を「医療介護連携施設」にすべきと提案した。
先述したように、厚労省に「医療介護連携政策課」ができて、新たに審議官も配置された。1人の患者さんが医療保険から介護保険を使う一連の流れの中で、医療と介護の一体化が求められている。同じ1人の患者さんが医療保険を使ったり介護保険を使ったりする中で、医療と介護がプツンと切れるようではいけない。そこで私は、20:1と30:1で医療介護連携施設の1と2を提案したい。
■ 慢性期医療のテリトリーと役割分担について
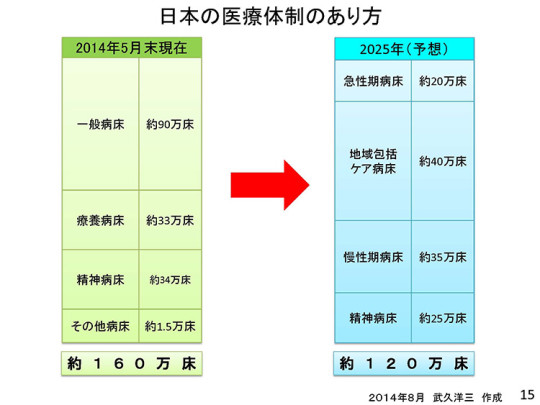
今後の医療提供体制について、私案を示したい。5月現在、有床診療所を除く約160万床のうち「一般病床」は約90万床、「療養病床」が約33万床となっている。これが2025年には約120万床に減り、「急性期病床」約20万床、「地域包括ケア病床」約40万床、「慢性期病床」約35万床などに再編される。
すなわち、11年後には「一般病床」約90万床から「急性期病床」約20万床になる。7対1病床への締め付けは、あと5回の改定で完成するだろう。急性期病床の看護配置基準は恐らく5:1になる。
地域包括ケア病床は、現在の一般病床と回復期を総括した病床になり、地域包括ケア病床が非常にボリュームの大きい病床になっていく。そうした中で、慢性期病床のウェイトが高まる。急性期病床が激減し、地域包括ケア病床から2か月以内で退院する患者さんが増えてくると、慢性期病床がその受け皿になる。
一方、精神病床は現在の約34万床から2025年には約25万床に減るだろう。長期療養する病床を削減していく方向なので、これからの10年間で10万床ぐらい減るのではないかと思っている。
今後の機能区分についてもお話ししたい。病床機能報告制度では、「高度急性期」「一般急性期」「回復期」「慢性期」の4区分だが、医政局が出した資料では、すでに5月の段階で「急性期」「回復期」「慢性期」の3つに分けている。医政局は何を意図しているか。恐らく、「急性期」「地域包括期」「慢性期」の3つになるのだろうと予想している。当分の間は日医案を踏襲すると思うが、平成30年には間違いなく病床機能は3つになると予想している。
急性期が厳しく淘汰される今回の改定だが、慢性期も非常に厳しい現状にある。すなわち、いわゆる「老人収容所」と言われるような病床は、在宅復帰率を満たせない。そのため在宅復帰強化型の療養病床にはなれない。ということは、急性期病院からも地域包括ケア病棟からも患者さんが流れてこない。独自に患者さんを獲得しなければならない。老人収容型の療養病床にこれが可能かを考えると、慢性期病院にとって非常に厳しい改定となった。
しかし、慢性期病院にも治療病床としての機能を発揮すべきというメッセージにも受け取れる。日慢協では、理事会や各研修会において、そのような発信をしている。日慢協の会員病院はそのような方向に動いている。このため、日慢協の理事を務めている病院のデータは、療養病床を持つ全国約4,100病院の平均的なデータではなく、選ばれたトップレベルの病院のデータであると思っている。われわれがデータで示したような方向に、少しずつ動いていくのではないか。
療養病床では重度の患者さんを受け入れているが、一般病床に慢性化した特定除外患者を半数ぐらい入院させている病院が非常に多い。全国のマッピングを見ると、各県の特定除外患者さんの割合は、大学病院や高度急性期病院を含めて10~20%分布している。精神病床を約130万床の10%が特定除外患者だとすると、全国に約15万床の特定除外病床が存在する。この患者さんのうち、少なくとも10万人ぐらいは来年3月までに浮き出てくる。
特定除外の患者さん10万人は果たしてどこに行くのか。地域包括ケア病棟ではなく、療養病床、特別養護老人ホーム、介護老人保健施設、サービス付き高齢者向け住宅に行く。一般病床の社会的入院がどんどん解消されていく。そういう患者さんが出た後に、また新しい患者さんが一般病床に入っていく。
今回の特定除外制度の廃止などによって、7対1の病院はどんどん減っていく。2025年には120万床のうち急性期病床は20万床で、あとはすべてポストアキュート、サブアキュート、慢性期などの病床で100万床という時代が来る。
日慢協はそういう時代を見越して、様々な研修などを通じて機能向上を目指している。日慢協の研修には非常に多くの参加者がおり、会員以外の参加者も交えて切磋琢磨し、努力している。今後とも、皆様方のご協力を頂き、「こんな研修をしてはどうか」といったサジェスチョンを頂戴できればありがたい。
地域包括ケア病棟には、急性期からも慢性期からも入ることができる。急性期からの参入が多いとは思うが、急性期と慢性期が相対立するようではいけない。新たに生まれた地域包括ケア病棟が急性期から慢性期への調整機能を果たし、これからのメインの病棟として独り立ちできることを願っている。
地域包括ケア病棟では、リハビリテーション力が問われる。日慢協では、地域包括ケア病棟に入るための様々な研修をこれからも開催していく。日慢協の会員にはぜひ地域包括ケア病棟を取ってほしい。そのための支援を今後も続けていく。良質な慢性期医療がなければ日本の医療は成り立たない。
(取材・執筆=新井裕充)
 この記事を印刷する
この記事を印刷する
2014年8月22日