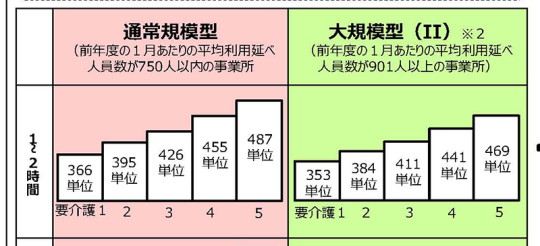
通所リハ、「卒業後の居場所はあるのか」 ── 介護給付費分科会で田中常任理事
通所リハビリテーションの見直しを求める意見が相次いだ厚生労働省の会合で、いわゆる「12カ月減算」について日本慢性期医療協会の田中志子常任理事も異議を唱え、「通所リハを卒業させよということであれば、それ以外の適切な居場所が各自治体にあるのか議論すべき」と指摘した。
厚労省は7月10日、社会保障審議会(社保審)介護給付費分科会(分科会長=田辺国昭・国立社会保障・人口問題研究所所長)の第219回会合をオンライン形式で開催し、当会から田中常任理事が委員として出席した。
令和6年度の介護報酬改定に向け、厚労省は同日の会合に「通所リハビリテーション」と題する資料を提示。前回改定で見直した項目などを紹介した上で3つの論点を挙げ、委員の意見を聴いた。
.
.
「改善変化等」のアウトカム評価を
通所リハビリテーションについて前回改定の審議報告では「アウトカム評価を組み合わせた総合的な評価方法について、検討していくべき」としている。
.
.
質疑で、保険者代表の代理で出席した田河慶太参考人(健康保険組合連合会理事)は「総合的な評価についてはストラクチャーやプロセスによる評価の加算が多いかと思うが、生活機能等の改善変化等の実績を含めるなど、アウトカムによる評価について具体的な指標、評価方法を検討し、算定に努めていくべき」と述べた。
.
高齢患者の多くは「マルチモビディティ」
これに対し、田中常任理事は「多くの利用者が高齢で複数の疾患が併存している」とし、「マルチモビディティは疾患や機能改善の評価が難しい」と指摘した。
その上で、田中常任理事は「まず楽しめているか。幸せなのか。大事にされているのか。やりがいを感じているか。こういったことが非常に重要で、それらの方向に評価の目を向けるべき」と述べた。
.
要支援状態の「維持」を評価すべき
この発言に東憲太郎委員(全国老人保健施設協会会長)が続いた。「介護予防とは、要介護になることを遅らせるためのサービスでもある」とし、「要介護にならないように利用者の状態を維持できているからこそ長期化するのであって、(長期化は)悪ではなく、それこそ評価されるべき」との考えを示した。
通所リハの長期間(12カ月)利用減算について東委員は「短期間で介護予防サービスから要介護のサービスへ移行することしたら、それこそ悪ではないか。要支援の状態で維持できていることを評価すべき」と述べた。
.
大規模減算は時代に逆行
東委員はまた、規模の大きい事業所ほど報酬単価が低い設定となる「大規模減算」について改めて見直しを訴え、「大規模減算は時代に逆行するもの」と批判した。
.
.
松田晋哉委員(産業医科大学教授)も「東委員が指摘したように、大規模減算というのはもう時代に合わなくなってきている」との認識を示した。
その上で、松田委員は「規模が大きいから質が悪いという発想ではなく、質を別途評価するという仕組みで、適切なケアがなされているのであれば、それは規模の問題ではない」と指摘。「その質をどう担保するかに関しては、先ほど田中委員が指摘されたが、いかにその評価指標をつくっていくか」と問題提起した。
.
非悪化・維持が大きな役割
松田委員は「介護保険を使っている人の平均年齢が85歳を超えている状況でアウトカム評価にあまり重点を置いてしまうと、おそらく間違えてしまうだろう」とし、「利用者や家族がどのように満足しているのか、そういうプロセスと、それに関連した評価を中心にやっていくべき」と述べた。
続いて江澤和彦委員(日本医師会常任理事)は「生活期リハにおいては先ほど松田委員からも指摘があったように、やはりプロセスが重要」とし、「もう既に改善するフェーズではないので、非悪化あるいは維持が大きな役割になる」との考えを示した。
その上で、江澤委員は「リハを継続しているから維持できているのかは検証できていない」とし、効果検証の必要性を指摘した。
この日の部会では、通所リハビリのほか、デイサービスやショートステイについても論点が示され、田中常任理事は資料2~5について意見を述べた。発言要旨は以下のとおり。
.
■ 療養通所介護について
.
重度の方がほぼ1on1(ワンオンワン)で、エステのように看護師が付きっきりでケアを受けられる大変良い制度だと思っている。個別の音楽療法やスキンケアなどで丁寧に対応し、褥瘡の予防や、重度寝たきりの人や身体障害のある人の気分転換などを行っている。
課題になっているのは重度の方ばかりなので、やはり送迎が大変困難である。また、利用費用が高いなど、一般の方々には内容がよく理解されていないように感じている。
一方で、報酬も見合わないことが14ページからも見てとれる。また、障害施設と併設していないわれわれのような事業所が医療的ケア児や障害者をグループホーム等から受け入れようとすると、ただでさえ人材が逼迫しているサービス管理責任者という資格者を新たに配置しなければいけないということがあり、行政をはじめ関係者間の調整や手間が必要になってしまい負担が大きい。トリプル改定の今回は、医療・介護・障害の担当レベルでの協議や検討をしていただきたい。
.
■ 通所リハビリテーションについて
.
論点でもある39ページ。退院後にリハビリを利用するまでの期間。44.2%が2週間以上かかっている件について。これは急性期病棟からなのか回復期病棟からなのか療養からなのか。さまざまな病棟種別があるために、どういう病棟からの退院後がうまくリハビリに引き継げないのかを調べることで解決のアプローチが変わってくるのではないか。もし、そういったデータが手元にないのであれば調査をしてはどうかと提案する。病院におけるリハビリ職が介護の制度を熟知できていないと日々感じている。
また、要支援の方の利用終了の促しについて、49ページ(12ヶ月以降も介護予防通所リハビリテーションを継続する理由)にあるように、本人の継続希望が多い中、通所リハを卒業させよ、ということであれば、それ以外の適切な居場所が各自治体にあるのか、どこかで議論したほうがいい。通所リハビリは送迎をして家から出してくれて、リハビリもして、利用時間の長さも選べる大変優れた万能なサービスである。多くの総合事業には送迎すらないというふうに、実際のところは問題がある。
さらに、事業所側から言えば、要介護者と比べ報酬に差があるので積極的に予防対象の人を集めているわけではなく、希望する方がいるから利用者を受け入れているのが実情だ。利用者目線で見れば、これを問題視して終了の方向に押し進めれば、なじみの通いの場所を取り上げることになり、結果、重度化が進む可能性がある。そうなった場合に困るのはご本人だけではなく市町村でもあり、効率的な議論ではないと感じる。
次に、2つ目の論点「生活期におけるリハビリテーションのアウトカム」について述べる。
多くの利用者さんは高齢で、複数の疾患を併存している。最近、医師の間では、これらの患者さんをマルチモビディティ患者と呼び、疾患改善の評価や機能改善の評価も難しいと言われている。ご利用者を現場で見ていて思うのは、まず楽しめているか。幸せなのか。大事にされているのか。やりがいを感じているか。こういったことが非常に重要で、それらの方向に評価の目を向けることが重要と思う。
.
■ 短期入所生活介護について
.
11ページ(連続利用日数別利用者数)によれば、ショートステイの長期間利用が一定程度いるという指摘だが、特養の待機場所について、この分科会でもどこで待機すべきかという議論が常になされている。
特養の中で待機ができるのであれば、なじみの関係になってから長期入所に切り替えられるので、利用者にとっても家族にとっても事業所にとっても非常に利点が大きいと感じている。
.
■ 短期入所療養介護について
.
20ページ(サービス種類別費用額割合)によると、老健のショートは全体のサービスの0.4%しか使われていない。一方、特養は3.9である。特養は開設時に短期用ベッドとして、きちんと決まったベッド数が確保される。
これに対し、老健の場合は空床利用になっている。老健のショートが使われていないのは、長期入所で空きベッドがないから利用されていないのか、それとも利用する人がいないから使われていないのか。
また、市町村によっては、老健ショートは長くても1週間までといったローカルルールもある。そのために使いにくくて埋められていないのか。これらを調べる必要があるのではないか。もし、これらの理由がわかっているのであれば教えてほしい。
最後に、同時改定に向けた意見交換会でも指摘があったが、リハビリや認知症対応の強みのある老健で身体拘束などを受けずに点滴治療ができ、結果としてADLを落とさずに過ごせるとすれば、高齢者の治療の場として見直してもよいのではないかと改めて発言する。
総合医学管理加算について、34ページ(医療機関への認知度調査の結果)にあるように、まだまだ7割もの医療機関に周知がされていないので、知られれば訪問診療のバックベットとして活用の道があると考える。在宅医の患者が熱中症になり、その主治医の判断で、短期の輸液で済みそうというようなことであれば、三次救急へ搬送されるのではなく、あらかじめ連携した老健で医療ショートを利用できるのではないか。
33ページ(算定状況)にあるように、総合医学管理加算がなかなか利用されていないのは、高齢者は治癒までにいろいろと時間がかかるので、そもそも7日間という限度が短く、使いにくいのではないかと感じていることもお伝えしたい。
.
【厚労省老健局老人保健課・古元重和課長】
確認の上、数字等があれば改めて報告したい。
(取材・執筆=新井裕充)
2023年7月11日