慢性期医療の構造改革を ── 第49回通常総会記念講演で橋本会長

日本慢性期医療協会の橋本康子会長は6月26日、第49回通常総会記念講演で「慢性期医療の構造改革 〜持続可能なシステムへの転換〜」と題して見解を示した。会長2期目の目標として、療養病棟の機能の明確化を挙げ、「慢性期治療病棟」の確立に向けて意欲を示した。
講演で橋本会長は、急増する要介護高齢者と人材不足の課題について「現状維持では成り立たない」とし、「構造改革がなければ、医療介護システムは維持できない」と強調。対応策として、療養病棟で改善可能な6つの病態を挙げ、アウトカムを重視した評価の導入などを提言した。
今後に向けて橋本会長は、「療養病棟はなくてはならない病棟であることを示す必要がある」とし、療養病棟における治療や改善効果などのデータ収集・分析を進めていく必要性を指摘。「良質な慢性期医療がなければ日本の医療は成り立たない。今こそ、寝たきりゼロ作戦を実行する時だ」と締めくくった。講演の模様は以下のとおり。
.
.
慢性期医療の構造改革へ、3つの視点
[橋本康子会長]
慢性期医療の構造改革に向けて、3つの視点を中心に述べる。
.
.
①これからの医療介護の大前提、②解決策は、要介護者、寝たきりを減らすこと、③療養病棟の役割の見直し──である。
まず、これからの医療と介護は現状維持では成り立たない状態になっているという視点である。
2つ目は、その解決策として「今こそ、寝たきりゼロ作戦を!」という目標を掲げる。慢性期医療の目的は要介護者や寝たきりを減らすことであり、「寝たきりゼロ作戦」を実行する必要がある。
そして、3つ目が本日のメインテーマ。現在の療養病棟の役割の見直しと、慢性期治療病棟の確立である。具体的には、6病態の改善に集中し、寝たきりをなくす専門病棟について述べる。
.
ケアされる人、ケアする人
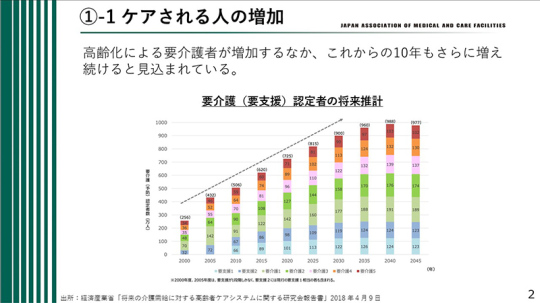
高齢化の進展に伴い、要介護者が増加している。今後もさらに増え続ける。
.
.
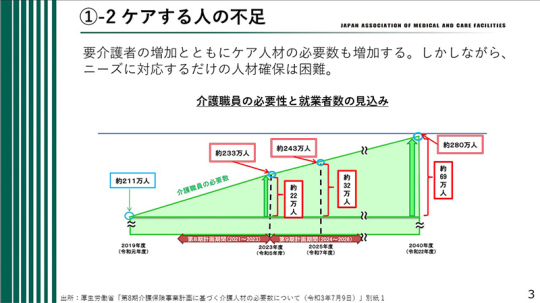
一方、増え続ける高齢者のケアを担う人材はさらに不足する見通しである。現在の介護職員数を維持できるか不明であり、むしろ減少する可能性もある。
.
.
現在、介護職員は約211万人いるが、20年後には約70万人不足するとの試算もある。要介護者の増加とともにケア人材の必要性も増加するが、それに対してケアを提供する人々の数は不足する。ケア人材の減少という課題に直面している。
.
.
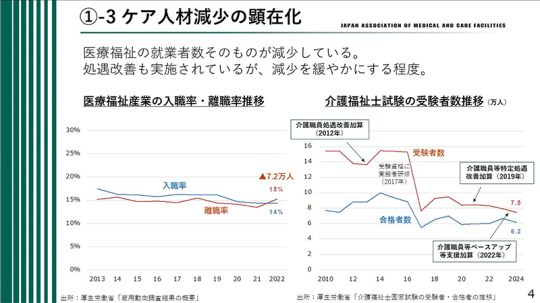
医療福祉の就業者数そのものが減少している。処遇改善も実施されているが、減少を緩やかにする程度にすぎない。
処遇改善については、今回の診療報酬・介護報酬改定で対応がなされた。賃上げに向けた施策が進んでいるが、グラフの左側に注目してほしい。2年前には入職率と離職率がほぼ同じだった。むしろ入職率がやや高かったが、逆転し、辞める人のほうが多くなった。この状況が進むと人材不足が深刻化する。
さらに、グラフの右側。介護福祉士試験の受験者数を見ると、2017年以降、受験者数が大幅に減少し、そのまま回復していない。この年には、受験資格に実務者研修が導入された。
2020年に介護職員の処遇改善の加算が付いた。今改定でベースアップの加算も付いたが、人材の減少を緩やかにする効果しかない。介護福祉士の数を増やす効果は不透明である。
.
今こそ、寝たきりゼロ作戦を
高齢者が増え続け、ケアを必要とする人が増える一方で、そのケアをする人が減っている。現状維持では成り立たない。
.
.
人材不足への対策として、寝たきりや要介護者を減らさなければ、バランスは取れない。
問題は高齢化そのものではなく、寝たきりや要介護者の増加である。これが課題であり、寝たきりや要介護者を減らす必要がある。
これは決して、全ての寝たきりや要介護者を元気に歩けるようにしようという意味ではない。そこまで改善させることは無理である。寝たきりの1%強、2%程度、つまり100人中、1~2人を改善すれば現状の人材数で対応可能である。
さらに、100人中3人、4人を改善できればさらに良い。10人を改善できれば非常に良い状況となる。全ての寝たきり、全ての高齢者を元気にするのは難しい。平均寿命も80歳を超えており、90歳代や100歳を超える人も多くいる。
80歳を超えている高齢者の中には元気な人もいるが、人間はいつか必ず亡くなる。それは確実であり、死に向かっていく運命である。全員を元気にすることは不可能であり、それを目指すと大きなストレスがかかる。絶対に無理だと感じてしまう。
こうしたストレスがかかると、高齢化自体が悪いことのように思えてしまう。高齢者が多いことが何か悪いことのように感じてしまうが、決してそうではない。
わが国には、世界に誇れる国民皆保険がある。安心・安全で高齢者が長生きできる制度がある。そして、私たち慢性期医療もそれを支えている。私たちはこのことを自覚し、皆さんにもその重要性をアピールしながら進めていかなければならない。寝たきり高齢者100人のうち、1人、2人、できれば3人、4人の寝たきりを減らすことを目指す施策が必要である。
.
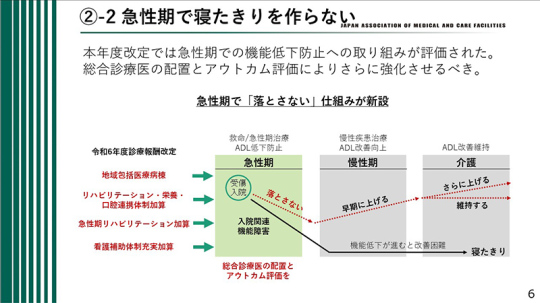
急性期で寝たきりをつくらない
当会はこれまで長年にわたって急性期で寝たきりをつくらない施策の必要性を主張してきた。
.
.
私が会長に就任してからの2年間も言い続けてきた。今回の診療報酬改定に多少なりとも反映されたのではないか。
私たちは慢性期医療の団体である。急性期医療の課題について考える必要があるのかと思われるかもしれないが、そうではない。急性期で起こったことが私たち慢性期医療にも影響を及ぼす。急性期病院における対応が慢性期医療の在り方に影響する。
そうならないように、急性期の段階で患者のADLなどの状態をできる限り落とさないようにする必要がある。これは主に急性期医療の問題である。例えば、急性期病院で命を助けてもらうが、入院中の対応次第では、ADLなどが低下してしまうケースもある。
機能低下が進むと改善が困難になる。急性期病院でADLが大きく低下してしまった場合、そのような状況で慢性期病院に移っても、そこから状態を引き上げるのは困難である。
急性期病院ではできるだけ状態を落とさないようにしてほしい。そうすれば、早期に回復が見込め、コストもかからず、入院期間も短くなる。さらに、在宅介護で改善や維持ができれば、寝たきりが減少する。このような考え方をこれまで提唱してきた。
.
急性期で落とし切らない
今回、「地域包括医療病棟」の新設という形で、高齢者のリハビリテーション、栄養管理、口腔ケアなどが強化された。急性期医療においてリハビリテーションの充実や栄養管理の徹底などの対応が求められるようになり、その結果、慢性期医療にも大きな助けとなる。患者にとっても非常に有益である。
急性期病院で患者のADLを悪化させないようにして、その後の回復期や慢性期で状態を改善していくほうが医療の効率性が高まる。次回の改定では、総合診療医の配置やアウトカム評価の導入など、さらなる改善が期待される。
.
.
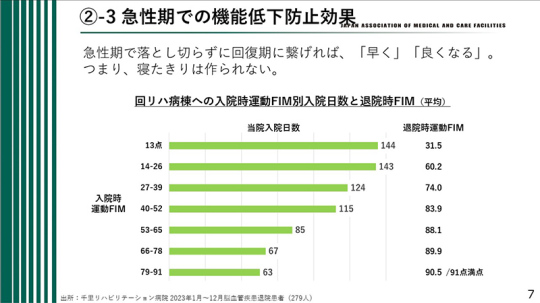
急性期で機能が低下した患者について、当院のデータを示す。急性期病院から回復期リハビリ病棟に転院した患者の入院時のFIMスコアを見ると、運動項目のFIMが13点で寝たきりの状態の患者は入院期間が約150日と非常に長い。
一方、FIMが30点から40点の患者は入院期間が短く、元気な患者ほど早く回復し、早期に退院する。したがって、急性期病院で患者の機能を落とし切らずに回復期病院につなげることができれば早期に回復し、寝たきりの患者をつくらないことにつながる。
当院の約280人の患者データだが、入院時のFIMが13点の患者は、頑張って30点まで上げても、なかなかそれ以上は上がりきらない。しかし、30点や40点であれば退院時には80点ほどになり、ほとんどの患者が歩いて退院できる。急性期で落とし切らないことが重要である。
.
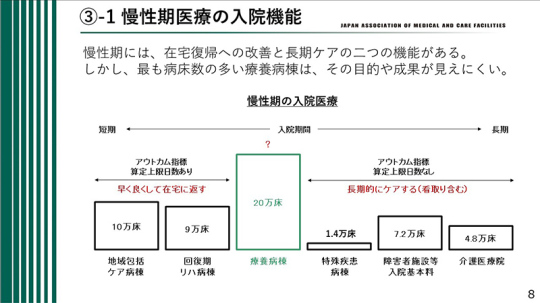
療養病棟の目的や成果が見えにくい
慢性期には、在宅復帰への改善と長期ケアの2つの機能がある。しかし、最も病床数の多い療養病棟は、その目的や成果が見えにくい。
.
.
在宅復帰の機能は、主に地域包括ケア病棟と回復期リハビリ病棟が担っている。長期的なケアの機能は、特殊疾患病棟や障害者病棟、介護医療院が担っている。
一方、約20万床と最も多い療養病床の機能はどうか。その目的や成果が不明瞭であり、一番見えにくい病棟であると感じる。
介護療養病床は廃止されたが、医療療養病床は依然として必要である。しかし、その必要性と役割を明確にしなければ、医療療養病床の存続が不確実になる。療養病棟はなくならないとしても、他の機能に振り分けられてしまう可能性がある。
療養病棟の機能や目標、アウトカムが何であるかを明確に答えられないのは問題である。他の病棟は機能やアウトカム指標が明確で、算定上限日数も設定されているため、分かりやすい。療養病棟をもう少し分かりやすくしなければ将来が危ぶまれる。療養病棟の不明確さを解消するための対応が必要であると考える。
.
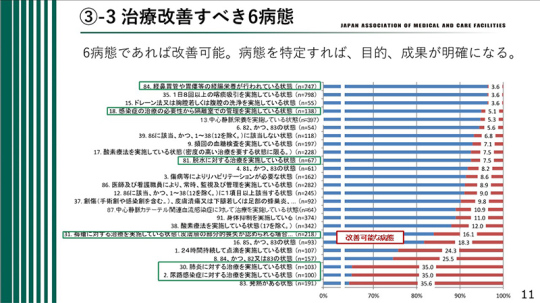
治療改善すべき6病態
なぜ、療養病棟の機能が不明確なのか。難病等の改善困難な疾患も対象になっているため、改善効果が測れないからではないか。
.
.
今回の改定で一定程度の整理は行われたと思う。例えば、医療区分の見直しなどである。しかし、現在の医療区分には改善が困難な疾患と、改善可能な状態が混在していると感じる。
これらの疾患に対しても、私たちは実際に治療を行っている。しかし、その成果が明確に示されていない。一般の人々はもちろん、私たち医師にとっても分かりにくい状況がある。
そこで、治療や改善すべき6つの病態をはっきりと決めるほうが分かりやすいのではないかと考える。治療、改善すべき6病態は、誤嚥性肺炎、低栄養、脱水、褥瘡、尿路感染症、その他の感染症である。
これらの病態については、療養病棟で治療可能であり、実際に治療している。具体的には、抗生剤の使用や低栄養の改善を行っている。また、寝たきりにならないようにリハビリを実施し、身体的拘束を避けるよう努めている。こうした治療を行っていることを明確に示すために、この6病態を選定した。
.
.
厚労省が発表した高齢者の6疾患に関するデータがある。3カ月間で患者の状態がどう変化したかを比較したものである。
改善した患者に着目すると、食事ができるようになったこと、感染症や脱水の治療が行われたこと、褥瘡や肺炎、尿路感染症に対しての治療が実施されている。
.
.
これら6つの病態に特化することで、治療の目的や成果が明確になると考える。これらの病態においては改善が可能であり、特定することで治療の目的や成果がはっきりするのではないか。
.
高齢者救急への対応
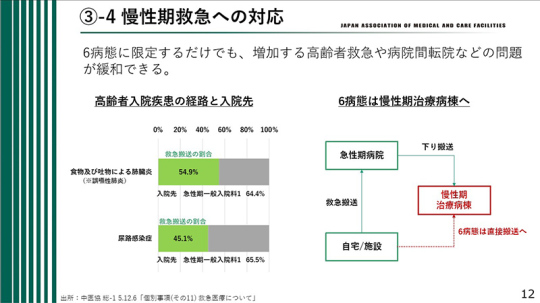
6病態に限定するだけでも、増加する高齢者救急や病院間の転院などの問題を緩和できる。慢性期の患者を治療する病棟として、「慢性期治療病棟」を明確に位置付ける必要があると考える。
.
.
まず、高齢者救急をめぐる課題の解決である。急性期一般入院料1を算定している急性期病院には、54.9%の誤嚥性肺炎患者が救急搬送され、46.1%の尿路感染症患者も救急搬送されている。
もし、これらの誤嚥性肺炎と尿路感染症の患者を全て急性期病院ではなく、回復期病院や療養病棟に送ることができれば、急性期病院に行かずに慢性期療養病棟に来ることになる。
その結果、必ずしも高度な医療が必要ではない高齢者の救急搬送が急性期病棟に集中することが減るのではないかと考える。完全になくすことは難しいかもしれないが、かなり減少することが期待できる。
6病態を療養病棟で引き受けるようになれば、急性期病棟からの「下り搬送」として慢性期病院に移ることになる。また、自宅からの救急搬送は急性期病棟が担当するが、6病態については「慢性期治療病棟」で受け入れることで、現在の療養病棟がその役割を担う道筋ができると考える。
療養病棟という名称は「療養する病棟」というイメージを持たれるが、この6病態を治療する「慢性期治療病棟」と位置付けるべきだ。6病態以外にも慢性期病棟で治療が可能であれば、それを進めてもよいが、特にこの6病態は必ず治療するということを明らかにする必要がある。
私は今後の2年間をかけて、療養病棟を「慢性期治療病棟」に転換し、実態に即した形で6病態を改善し、慢性期の救急を担う病棟とすることを目指したい。
.
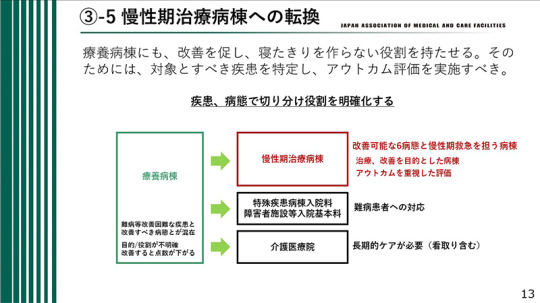
「慢性期治療病棟」への転換
6病態に着目することで、治療の成果が非常に明確になる。療養病棟は治療と改善を目的とした病棟である。
.
.
寝たきりをつくらない役割を明確化するために、対象とすべき疾患を特定し、アウトカム評価を実施すべきだ。疾患、病態で切り分け、役割を明確化する形で転換を図るべきである。
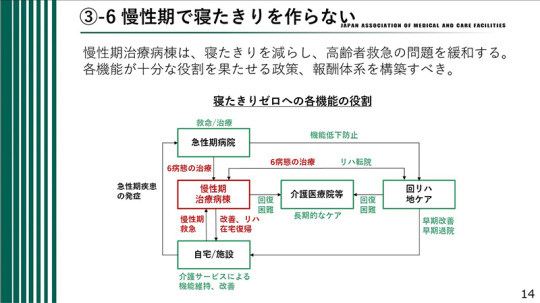
慢性期医療では寝たきりをつくらないことを目指し、寝たきりを減らして高齢者救急の問題を緩和することが重要である。
.
.
慢性期治療病棟がその機能を十分に果たせる施策や診療報酬体系を構築することが、今後も持続可能な慢性期医療の実現につながる。
例えば、自宅で発熱したり褥瘡ができたり、尿路感染症になったりする場合、これらはすぐに診断がつくと思う。総合診療医、在宅医、訪問診療医でも、尿路感染症や褥瘡などは診断可能である。
このような患者は慢性期治療後に「慢性期救急」として搬送し、そこで6病態の治療を行うべきである。その他の急性期疾患については急性期病院に搬送されてよいが、6病態については慢性期治療病棟で治療し、自宅に戻すことが今後の大きな流れであると考える。
例えば、慢性期治療病棟で6病態の治療を行ったとする。しかし、高齢で97歳の患者の場合、脱水や低栄養があり、褥瘡もできかけているといった状況が考えられる。その場合、1~2週間では治りきらず、2~3カ月かかることもある。
その後、リハビリが必要になる。もちろん「慢性期治療病棟」でリハビリを行うことも可能だが、そこから回復期リハビリ病棟や地域包括ケア病棟に移り、リハビリを行ってから自宅に帰ることも可能である。もし回復が困難な場合は、介護医療院に移って長期的なケアを受けるというルートも考えられる。
.
2期目の取り組み
寝たきりゼロに向けて、慢性期医療や介護が果たすべき役割を見直す。目的、プロセス、アウトカムが整合する構造をデザイン(改革)する。
.
.
これまで述べたように、療養病棟は現在、目的や機能が明確でない部分がある。また、アウトカムをどのように評価すべきかが分かりにくい。この点を明確にすることで、療養病棟はもっと意味のある、役に立つ、なくてはならない病棟になると考える。
私は本日の総会で会長として選ばれた。2期目の取り組みとして「慢性期治療病棟」の確立を目標とするのは当然である。しかし、他のことについても、目的、プロセス、アウトカムに分けて取り組みたい。具体的には、目的を明確化し、実際のプロセスを確立し、アウトカムを示すことを中心に進めていきたい。
慢性期医療の目的は、病態を改善し、治療して自宅に戻すことである。プロセスとしては、6病態の治療、具体的には誤嚥性肺炎や尿路感染症の治療を行い、自宅に戻すという流れである。
6病態の改善が有効かどうかを示すアウトカムとして、例えば誤嚥性肺炎の改善などに関する基準をつくる必要がある。胸部のレントゲンやCTで改善を確認できるような炎症反応の減少などの基準を設ける。再発した場合には、その治療期間や抗生剤の投与量などを検証することも必要である。
この点については、慢性期の医師だけでなく、看護師やケアスタッフも得意分野であるため、こうしたデータを積極的に公開すべきである。このような取り組みによって寝たきりゼロを目指し、寝たきりを減らしていく。これにより、要介護者の減少につなげる。
.
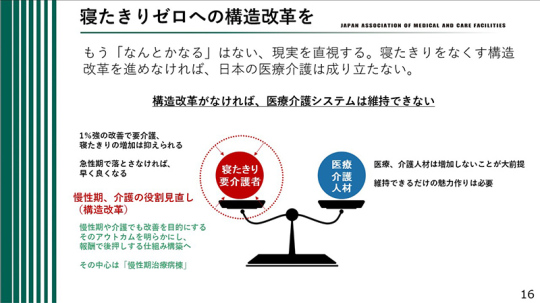
寝たきりゼロへの構造改革を
今後、医療・介護の人材が増えることは期待できないと思う。現状維持ができれば良いぐらいであり、むしろ人材が減少することを想定する必要がある。
.
.
どのようにして質の高い医療を提供するかを考え、取り組んでいく必要がある。このバランスをとっていくことが重要である。
例えば、身体拘束を行うと点数が下がる。身体拘束を避けるためには人材が必要であるが、その人材をどのように確保するかという課題がある。人材を確保するために給料を上げたとしても、そもそも人材が存在するかという問題がある。
そこで、慢性期、介護の役割の見直し、構造改革が必要となる。例えば、トイレ誘導を行う場合、オムツ交換ばかりをしていると、1カ月経っても2カ月経っても、ずっとオムツ交換を続けなければならない。そうではなく、その中で1回でも起きてもらい、トイレ誘導して排泄できるようにすることで、1カ月後にはオムツを外せるようになる。
今後、慢性期医療においては、ケアも医療も共に治療を行わなければならない。現状維持も重要であることは確かである。しかし、現在の厳しい状況においては、「良くなりました」「この医療は役に立ちます」ということを示さなければ評価されない。成果を示す必要がある。
.
.
私たちはそのスキルや知識、技術を持っている。それを実際に表現し、示していくことが必要であると考える。良質な慢性期医療がなければ日本の医療は成り立たない。今こそ、寝たきりゼロ作戦を実行する時である。
.
 この記事を印刷する
この記事を印刷する
2024年6月27日