「コミュニケーション・ファースト」 ── 定例会見で橋本会長

日本慢性期医療協会の橋本康子会長は10月13日の定例記者会見で「寝たきり防止は私たち医療者の問題でもある。寝たきりを防止する方策を考えていかなければならない」と強調し、11月に開催する学会テーマ「コミュニケーション・ファースト」について説明した。
会見で橋本会長は「現在のチーム医療は業務分散」とし、各職種が専門分野に特化する「能力結集型のチーム医療」を提唱。「コロナ禍の影響もあってコミュニケーション能力が下がっているのではないか。コミュニケーション能力を高め、みんなで情報を共有してディスカッションすべき」と説いた。
第30回日本慢性期医療学会は」11月17・18日、国立京都国際会館で開催される。メインテーマはコミュニケーション・ファースト、「指示」から「連携」へ。「指導」から「理解」へ。
この日の会見には、当会の会内組織である日本介護医療院協会の鈴木龍太会長が出席し、「2022年度調査結果」を公表した。
それによると、介護医療院の開設が「良かった」との回答は67%だった。前回調査の64%から微増しており、鈴木会長は「介護医療院の創設は好意的に受け止められており、新しい制度は成功」と述べた。
この日の会見の模様は以下のとおり。なお、会見資料は日本慢性期医療協会のホームページをご覧いただきたい。
.
日本の医療の大きな課題は
[矢野諭副会長]
定刻になったので令和4年10月の定例記者会見を開催する。本日はまず橋本康子会長より、11月に開催される「第30回日本慢性期医療学会」の「コミュニケーション・ファースト」というテーマでご説明いただく。
続いて、日本介護医療院協会の鈴木龍太会長より、「日本介護医療院協会2022年度調査結果」について、ご報告いただく。それでは、まず橋本先生よろしくお願いしたい。
.
.
[橋本康子会長]
本日の内容は、コミュニケーション・ファースト。「指示」から「連携」へ。「指導」から「理解」へ。これは11月17・18日に開催される日本慢性期医療協会が主催する「第30回日本慢性期医療学会」のメインテーマである。今学会は私が学会長を務めさせていただく。なぜ、「コミュニケーション・ファースト」を学会のメインテーマにしたか。
.
.
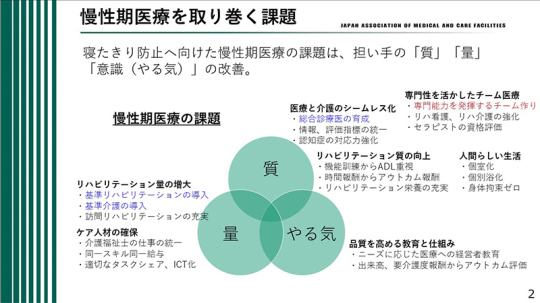
前回の記者会見でも説明させていただいたが、寝たきり防止へ向けた慢性期医療を取り巻く課題として、担い手の「質」、「量」、「意識(やる気)」の改善──の3つを挙げたい。
なぜ、「寝たきり防止」が出てくるのかと思われるかもしれない。介護度が重くなると寝たきりになるので、要介護度4や5にならないようにするのが慢性期医療の課題であると私たちは考えるからだ。
寝たきり防止のためには、慢性期医療だけではなく急性期医療も含まれる。したがって、日本の医療の大きな課題であると思う。国は1990年度から「寝たきりゼロ」を目指して取り組んでいるが、なかなか減らず、どんどん増えている。寝たきり防止は私たち医療者の問題でもある。寝たきりを防止する方策を考えていかなければならない。
.
慢性期医療の課題は「質」「量」「意識」
寝たきりを防止するためには、まず担い手の「質」が大切である。医療と介護のシームレス化、専門性を活かしたチーム医療、リハビリテーション、質の向上などである。このうち「医療と介護のシームレス化」に関する課題である「総合診療医の育成」については、7月の会見でご説明した。
「量」については、リハビリテーション量の増大、ケア人材の確保を挙げたい。このうち「リハビリテーション量の増大」に関わる課題として、前回の会見では、「基準リハビリテーションの導入」「基準介護の導入」について説明した。
このほか、「訪問リハビリテーションの充実」については、セラピストが行うリハビリテーションだけではなく、介護士や看護師などが行うリハビリテーションも入るし、家族の人がするリハビリテーションも今後は必要になるだろう。
「意識(やる気)」については、品質を高める教育と仕組みが必要であり、「ニーズに応じた医療への経営者教育」「出来高、要介護度報酬からアウトカム評価」を挙げている。
これら「質」「量」「意識」に関する課題のうち、青字で示した部分はすでにご説明した。今回は赤字の部分「専門能力を発揮するチーム作り」について述べたい。
.
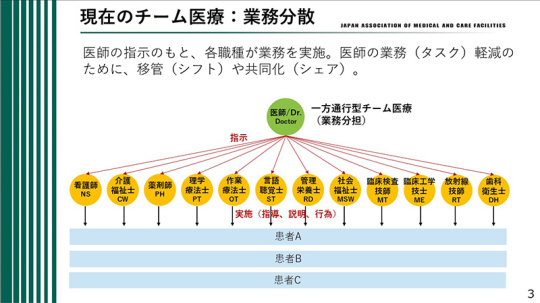
業務分散から能力結集へ
現在のチーム医療は業務分散である。医師の指示のもと、各職種が業務を実施している。医師の業務(タスク)軽減のために、移管(シフト)や共同化(シェア)している場合が多いのではないか。
.
.
これはいわば「一方通行型チーム医療(業務分担)」といえる。このかたちでは、各職種の専門能力を十分に発揮することが難しい。
.
.
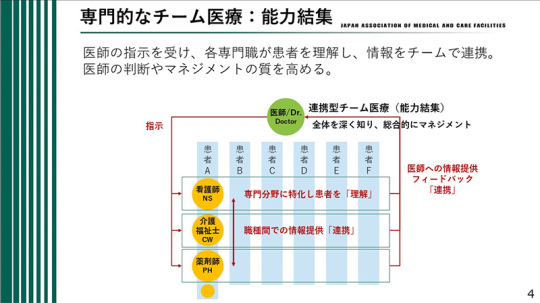
そこで、専門的なチーム医療「能力結集」である。医師の指示を受けて各専門職が患者を理解し、情報をチームで連携する。医師の判断やマネジメントの質を高める。
連携型チーム医療(能力結集)では、医師が全体を深く知り、総合的にマネジメントする。多職種は医師への情報提供、フィードバックにより連携する。例えば、食事が進まない患者さんについて歯科衛生士、言語聴覚士、看護師のアドバイスが参考になる。各職種は専門分野に特化し患者を理解し、フィードバックする。
.
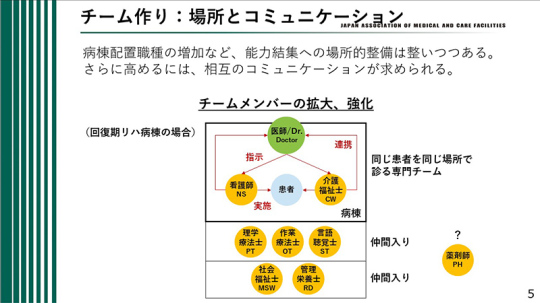
場所とコミュニケーション
職種間での情報連携を進めるためには、まず「場所」が大事だと思う。みんなが一緒にいる場所である。わざわざ頻回なカンファレンスを開かなくても近くに他職種がいるので、患者さんの状態などの情報がすぐに共有できる。最近はWeb会議なども増えているが、ディスカッションするにはやはり同じ場所にいたほうがいい。患者の近くにみんながいるのは大事なことだと思う。
.
.
病棟配置職種の増加など、能力結集への場所的整備は整いつつある。さらに高めるには、相互のコミュニケーションが求められる。
最近、コミュニケーションが苦手な人がどんどん増えている。コロナ禍の影響もある。コミュニケーション能力が下がっているのではないか。コミュニケーション能力を高め、みんなで情報を共有してディスカッションする。
こうした思いから、今学会のメインテーマを「コミュニケーション・ファースト」とした。11月17・18日、国立京都国際会館で開催する。ぜひお越しいただきたい。
.
.
駆け込み増加の後は微増
[矢野諭副会長]
続いて、鈴木先生から「日本介護医療院協会2022年度調査結果」のご報告をお願いする。
[鈴木龍太会長]
日本介護医療院協会では毎年アンケート調査を実施しており、今年で4年目になる。その結果をご報告する。
.
.
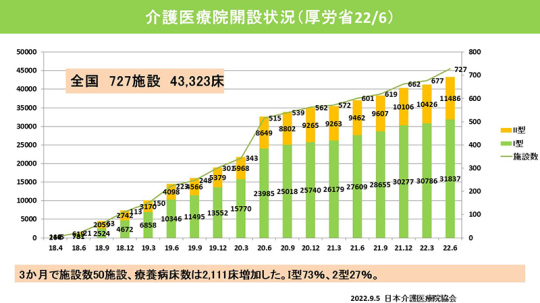
まず介護医療院の開設状況について。2002年6月時点で727施設、4万3,323床となっている。
.
.
2020年3月から6月にかけて大幅に増えたが、その後は微増の状態が続いている。この3カ月で50施設、療養病床数は2,111床増加した。移行定着支援加算がその後1年間でなくなるので駆け込みで増えている。
.
新設は順調に増加している
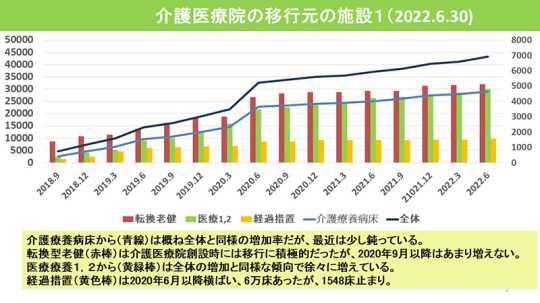
介護医療院の移行元の施設について調べた。介護療養病床から(青線)はおおむね全体と同様の増加率だが、最近は少し鈍っている。
.
.
転換型老健(赤棒)は介護医療院の創設時には移行に積極的だったが、2020年9月以降はあまり増えていない。
医療療養1・2から(黄緑棒)は全体の増加と同様の傾向で徐々に増えている。
経過措置(黄色棒)は2020年6月以降は横ばいで、6万床あったが、1,548床止まりとなっている。
次のスライドをご覧いただきたい。
.
.
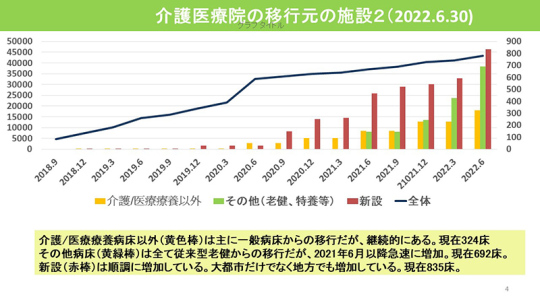
介護/医療療養病床以外(黄色棒)は主に一般病床からの移行だが、継続的にある。現在324床。
その他病床(黄緑棒)は全て従来型老健からの移行だが、2021年6月以降は急速に増加し、現在692床となっている。
新設(赤棒)は順調に増加している。大都市だけでなく地方でも増加している。現在835床である。
.
組織率は全施設の43%
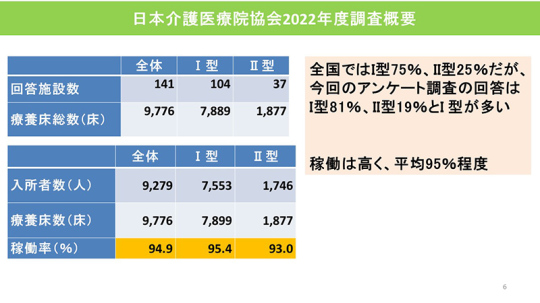
調査結果を報告する。今年6月、会員299施設と非会員394施設を対象に実施し、141施設から回答を得た。回答率は20%、療養床計9,776床である。
.
.
日本介護医療院協会は日本慢性期医療協会の会内組織である。全国の介護医療院693施設(2022年3月現在)のうち当会の会員施設は299施設で、組織率は施設数では43%、療養床数では51%である。
調査の概要はこのとおり。
.
.
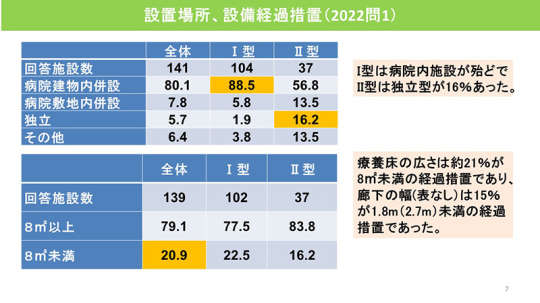
全国ではⅠ型が75%、Ⅱ型が25%。今回のアンケート調査の回答でもⅠ型81%、Ⅱ型19%とⅠ型が多い。稼働率は平均95%程度なので、かなり数字を保っていると思う。
Ⅰ型の多くは病院内施設で、Ⅱ型は独立型が16.2%だった。療養床の広さは、8㎡以上が8割を占めている。
.
.
移行定着支援加算の廃止の影響
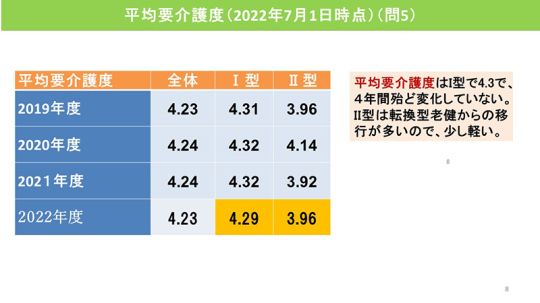
平均要介護度はⅠ型で4.3だった。調査開始から4年間、あまり変化していない。Ⅱ型は転換型老健からの移行が多いため少し軽い。
.
.
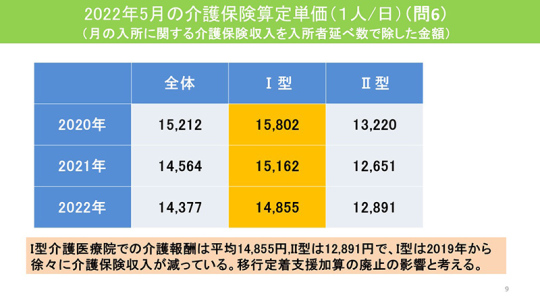
今年5月の介護保険算定単価(1人/日)を見ると、Ⅰ型は平均1万4,855円、Ⅱ型は1万2,891円だった。
.
.
Ⅰ型は2019年から徐々に介護保険収入が減っている。移行定着支援加算の廃止の影響と考える。これはⅡ型も同様である。
.
リハビリで在宅復帰も可能
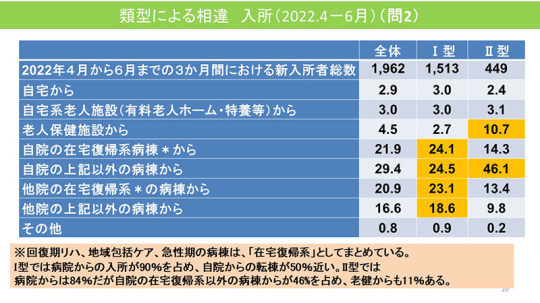
入所元について、Ⅰ型では病院からの入所が90%を占めており、自院からの転棟が50%近い。
.
.
Ⅱ型では病院から84%。自院の在宅復帰系以外の病棟から46%を占めており、老健から11%となっている。もともと老健タイプなので当然だと思う。
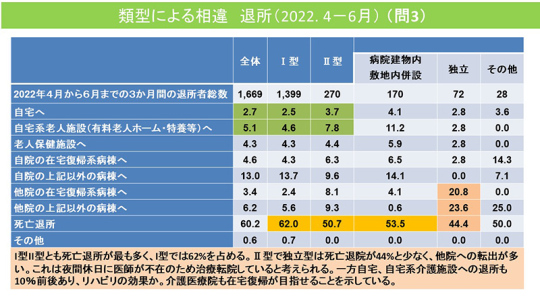
介護医療院は看取りの場としての目的がある。今回の調査でも、60.2%が死亡退所だった。Ⅰ型もⅡ型も死亡退所が最も多く、Ⅰ型では60%だった。
.
.
Ⅱ型のうち独立型は死亡退所が44.4%と少なく、他院への転出が多い。夜間・休日に医師が不在のため、治療転院していると考えられる。そこで亡くなることも多いので独立型では死亡退所が少ないのだろう。
一方、緑の部分を見ていただきたい。自宅や自宅系介護施設への退所も10%前後ある。介護医療院ではリハビリを実施しているので、リハビリの効果だろうか。介護医療院でも在宅復帰を目指せる。リハビリをすることによって在宅復帰も可能な施設だということの表れだ。
.
LIFE加算、「努力して取っている」
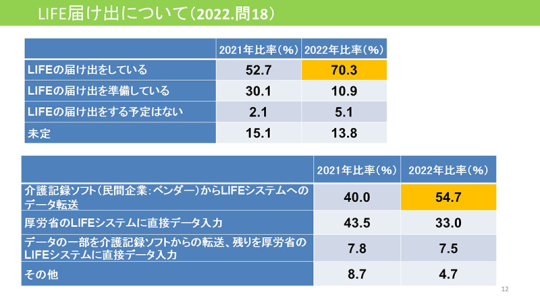
2021年から始まったLIFEの届出状況も調べた。
.
.
2021年の52.7%から70.3%に増えている。民間企業のベンダーを使っている施設が半数以上である。
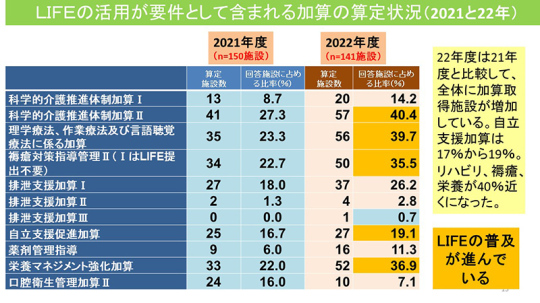
LIFEの活用が要件として含まれる加算の算定状況はどうか。これも2021年度に比べて増えている。
.
.
自立支援促進加算はまだそれほど多くは取れないが、16.7%から19.1%となった。リハビリ、褥瘡、栄養は40%近くになった。皆さんが努力して取っている状況がわかると思う。
.
ACPに本人が参加できない
介護医療院は単なる療養病床等からの転換先ではなく、「住まいと生活を医療が支える新たなモデル」として創設された。先ほどのLIFEの加算のうち自立支援促進加算は、尊厳の保持と自立支援のために必要な支援計画が必要となる。
.
.
当面の間、介護医療院は療養病床等からの移行が見込まれるが、 「利用者の尊厳の保持」と「自立支援」を理念に掲げ、地域に貢献し、地域に開かれた交流施設としての役割を担うことが期待される。
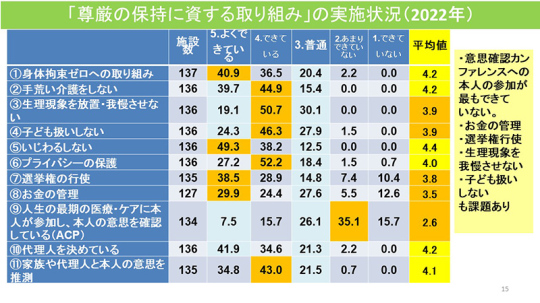
では、「尊厳の保持に資する取り組み」の実施状況はどうか。平均値が最も低いのはACPである。ACPは本人の参加が必要だが、介護医療院では本人が参加できる場合が少ないからである。
.
.
そのほか、できていないこととして、「生理現象を放置・我慢させない」「子ども扱いしない」「選挙権の行使」「お金の管理」なども課題であることがわかった。
尊厳の保持とは何か、イメージを持ってもらうために教育的な目的でこうしたアンケートを実施している。
.
元気な時に本人が参加するACPを
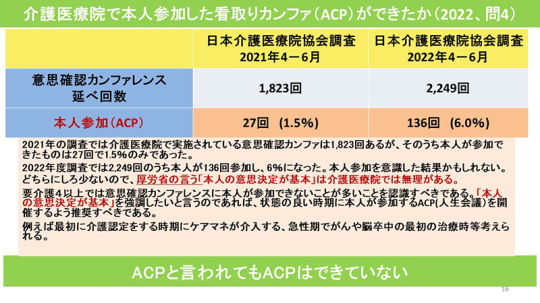
ACPと言われても、本人が参加するACPはできていない。2021年の調査では介護医療院で実施されている意思確認カンファは1,823回あるが、そのうち本人が参加できたものは27回で1.5%のみであった。
.
.
2022年度調査では2,249回のうち本人が136回参加し、6%になった。本人参加を意識した結果かもしれないが、いずれも少ない。厚労省の言う「本人の意思決定が基本」は介護医療院では無理がある。
厚労省の「人生の最終段階における医療・ケアの決定プロセスに関するガイドライン」によれば、「本人による意思決定を基本としたうえで、人生の最終段階における医療・ケアを進めることが最も重要な原則」とし、「本人との話し合いが繰り返し行われることが重要」としている。
しかし、要介護度4以上では意思確認カンファレンスに本人が参加できないことが多いことを認識すべきである。介護医療院のような要介護度4・5の入所者が多い施設では、本人の意思を確認することが非常に難しい。
そのため、「本人の意思決定が基本」を強調したいと言うのであれば、状態の良い時期に本人が参加するACPを開催するよう推奨すべきである。例えば最初に要介護認定をする時期にケアマネが介入する。また、がんや脳卒中の最初の治療時に急性期病院でACPをするなど、元気な時にACPを実施するような方向で進めていただきたい。
.
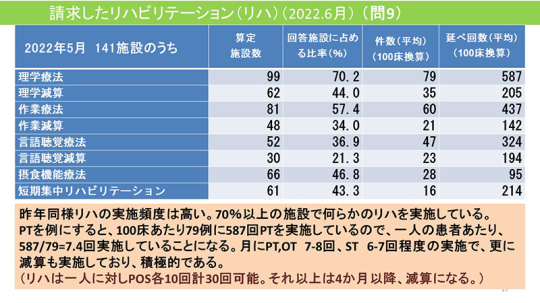
リハビリの実施頻度は高い
介護医療院ではリハビリを積極的に実施している。今回の調査でも昨年と同様、リハビリの実施頻度は高い。70%以上の施設で何らかのリハを実施している。
.
.
PTでは、100床あたり79例に587回を実施している。1人の患者に7.4回実施している計算になる。PT・OTは月に7~8回、STは6~7回で、さらに減算も実施している。
.
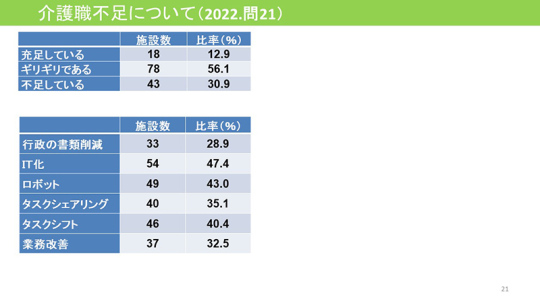
介護・看護職の確保に苦労している
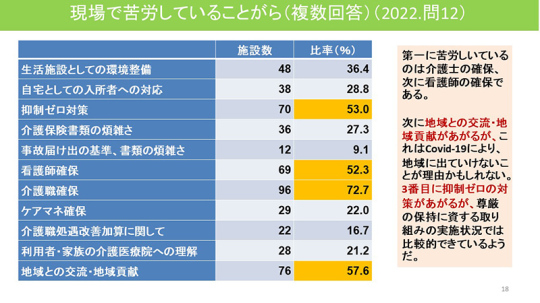
現場で苦労していることは何か。介護職の確保(72.7%)、看護師の確保(52.3%)という回答が多い。
.
.
地域との交流・地域貢献(57.6%)は、コロナで地域に出ていけないことが理由かもしれない。
3番目に多いのは抑制ゼロの対策(53.0%)。先ほど説明したように尊厳の保持に資する取り組みの実施状況ではかなり頑張っている結果が出ているたが、抑制をゼロにするのは大変苦労しているようだ。介護職が足りない。
.
.
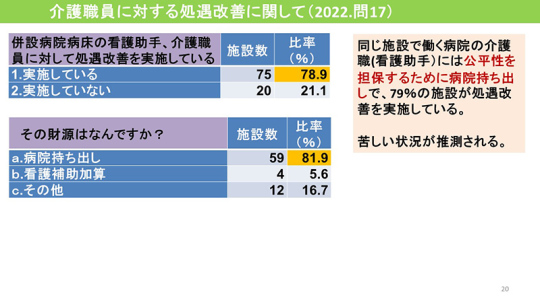
病院の持ち出しで処遇改善
では、介護職員に対する処遇改善の状況はどうか。同じ施設で働く病院の介護職(看護助手)には公平性を担保するために病院の持ち出しで、79%の施設が処遇改善を実施している。苦しい状況が推測される。
.
.
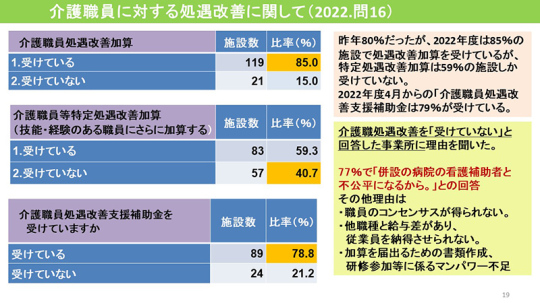
2022年度は85%の施設で処遇改善加算を受けているが、特定処遇改善加算は59%の施設しか受けていない。とても苦労している。
介護医療院は病院の中にあるので、病院職員である介護士、看護補助者と給料が変わってしまうのは不公平になる。そのため、加算を取らずに持ち出しで対応しているというのが病院経営者の意見である。
77%で「併設の病院の看護補助者と不公平になるから。」との回答があった。その他の理由として「職員のコンセンサスが得られない」「他職種と給与差があり、従業員を納得させられない」などが挙げられている。
.
.
介護医療院でもコロナに対応する
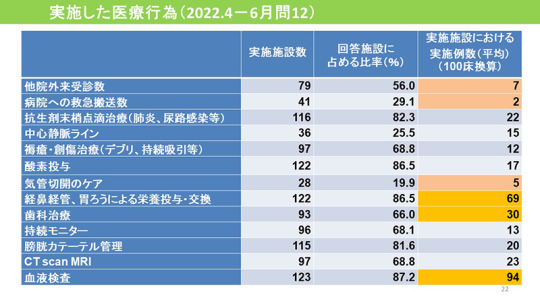
介護医療院でどのような医療行為を実施しているか。最も多いのは血液検査(94例、87.2%)、次いで経鼻経管、胃ろうによる栄養投与・交換(69例、86.5%)だった。そのほか歯科治療、CTやMRI、気管切開のケアなども実施している。
.
.
退院の外来受診数は100床のうち7例だった。病院への救急搬送は100床のうち2例と比較的少ない。介護医療院には医師がいるので、介護医療院内でほぼ処置できているのだろう。
コロナ対応については、介護医療院内で陽性者をしばらく隔離して治療した施設が19施設ある。介護施設でも陽性者の治療をせざるを得ないことが分かる。ポストコロナの受け入れ施設も増えている。介護医療院でもコロナ患者をきちんとみなければいけない時代になっている。
.
.
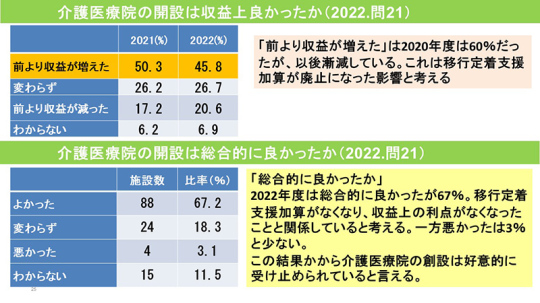
「前より収益が増えた」45.8%
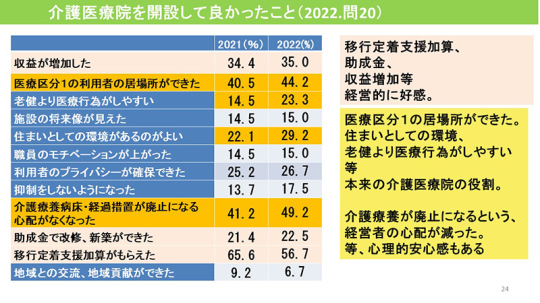
介護医療院を開設して良かったことは、「介護療養病床・経過措置が廃止になる心配がなくなった」との回答が前回調査と同様に多かった。「医療区分1の利用者の居場所ができた」との回答も多い。
.
.
「収益が増加した」を挙げたのは35.0%だった。2020年度調査では「前より収益が増えた」との回答が60%だったが、その後は減少傾向にある。
.
.
これは移行定着支援加算が廃止になった影響と考える。前回調査では50.3%だったが、今回の調査では45.8%とやや減っている。
なお、介護医療院の赤字について報道があったが、以前よりも収入が増えたら全て黒字とは言えないし、赤字の場合もある。そのため、今回の調査では赤字か黒字かは尋ねていない。
.
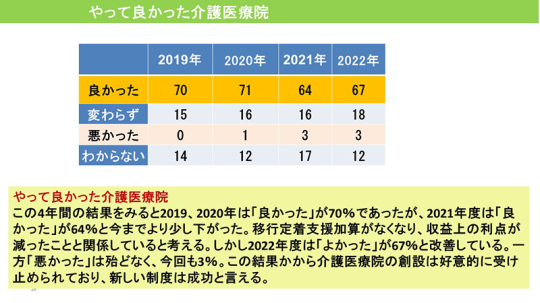
介護医療院の開設は「良かった」67%
介護医療院の開設は総合的に良かったか。2019年から4年間の結果をみると、2019、2020年は「良かった」が70%であったが、2021年は「良かった」が64%と少し下がった。移行定着支援加算がなくなり、収益上の利点が減ったことに関係していると考える。
.
.
2022年は「良かった」が67%に改善している。「悪かった」は3%にとどまっている。この結果から、介護医療院の創設は好意的に受け止められており、新しい制度は成功と言えるだろう。
.
力を合わせてワンチームで
良質な慢性期医療がなければ日本の医療は成り立たない。
.
.
日本介護医療院協会は日本慢性期医療協会の下部組織である。毎年、日本介護医療院協会調査を実施し、全国の介護医療院の現状と課題を把握し、共有し、解決への努力をしている。2022年6月現在、299施設23,446床が加盟している。組織率は施設41%、療養床54%で、一定程度の組織率がある。
.
.
医療・介護職が使命感を持って闘わなければコロナに勝てない。暗くならずに前向きに明るく頑張ろう。コロナ禍も力を合わせてワンチームということで、私からの説明を終わらせていただく。
(取材・執筆=新井裕充)
2022年10月14日