「重症病床」をスムーズに回転させる ── 橋本副会長、大阪での対応を報告

医療崩壊の危機に瀕した大阪で病床確保などに取り組んだ日本慢性期医療協会の橋本康子副会長は5月20日の定例記者会見で、大阪での病床確保策を報道関係者に伝え、「重症病床から早めに後方支援病床で受け入れることで重症病床をスムーズに回転させる。これが私たち慢性期医療関係者にできること」と述べた。
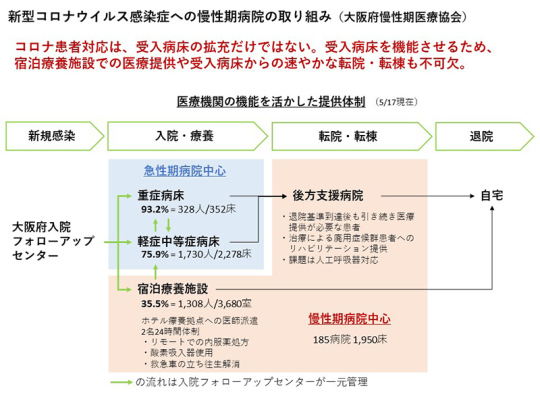
同日の会見で橋本副会長は、感染が拡大した4月初旬から大阪慢性期医療協会が大阪府との協議を進めた上で患者受け入れのフローを策定したことを紹介。新規感染者を「大阪府入院フォローアップセンター」が一元的に管理し、「重症病床」「軽症・中等症病床」「宿泊療養病床」等に振り分ける対応などを伝えた。
また、「最大の問題は重症病床、すなわち急性期病院のベッドをいかに空けるかであった」と振り返り、多機能な慢性期病床で後方支援を充実させたことを紹介。ホテルへの医師・看護師派遣、ホテルでの薬剤投与、酸素投与が可能になったことや自宅療養者への往診などで重症化を防いで「重症病床」を圧迫しないよう努めたことで、「重症化を防止できていたのではないか」と語った。
今後の課題について橋本副会長は「コロナ患者の受入には人材の確保が一番重要」と指摘した。
橋本副会長は「施設や設備については、行政の支援などによって準備できる。しかし、そこで働く人材確保が厳しい。今後も人材の確保と教育が一番重要な課題になる」と述べた。
この日の会見では、橋本副会長の報告に続いて武久洋三会長が薬剤費に関する緊急調査の結果を発表。慢性期病院などで薬剤を減らす取り組みが進んでいる状況を説明し、「薬剤師をはじめ多職種でのポリファーマシー対策が必要である」と述べた。
同日の会見の模様は以下のとおり。なお、会見資料は日本慢性期医療協会のホームページをご覧いただきたい。
.
ポストコロナを会員病院がサポート
[池端幸彦副会長]
ただいまから、令和3年5月度の日慢協の記者会見を始めたい。本日は、武久会長のあいさつの後、橋本副会長から大阪府における新型コロナウイルス感染症への取り組みについてプレゼンテーションしていただく。では武久会長、よろしくお願いしたい。
.
[武久洋三会長]
5月になった。緊急事態宣言が出ている。コロナが収束しないのでオリンピックはどうなるか、やきもきしている状況だと思う。
医療については関西、特に大阪も非常に逼迫している。そこで、本日の記者会見では大阪の状況について橋本副会長からお伝えしていただく。
実は、このコロナ禍でも厚労省は医療費削減政策を進めているし、病院の数が減っていくことを歓迎するような傾向がある。病院の経営は非常に厳しい。
こうした状況でも、日慢協では当初から「ポストコロナは任せておけ」という方針で積極的に取り組んでいる。日慢協の病院が得意な分野は「ポスト急性期」である。
病院の機能は急には変えられない。すなわち、コロナに関しても急性期は急性期の病院が診て、そしてポストコロナはわれわれ慢性期の病院が診る。こうした機能分担を最初から進めていれば、もっとスムーズにいったのではないか。
最近、日慢協の病院には非常に多くのポストコロナ患者が来る。その中には、PCRプラスの患者だけでなく、状態が悪いために他院に送れないような患者もいる。ポストコロナ患者を受け入れている慢性期の病院には、まさにコロナ真っ最中の患者さんも混ざっている。
われわれは多機能な慢性期病院の機能として、そうした患者にもしっかりと誠実に対応し、リハビリテーションを十分に提供する。そうすることで、急性期病院から来た時に比べて数倍も改善し、自分で歩けるようになってご自宅に帰っている。
ワクチンが行き渡るまで、まだしばらくかかると思う。今年いっぱいはポストコロナ患者を会員病院の皆さんが頑張ってサポートしたい。コロナにかかったが、回復して元気になった人が増えるように努力したい。
本日の記者会見では、まず大阪の状況について橋本副会長にご説明していただく。
.
.
皆さんの努力が実を結んでいる
[橋本康子副会長]
大阪府における感染者数の推移は連日の報道で十分お分かりだと思う。ピーク時は4月中旬から5月にかけて1日に1,000人を超える感染者が発生したが、現在は500人程度まで減少している。自治体など皆さんの努力が実を結んでいるのではないか。
それに伴って病床の稼働率も下がってきている。大阪に限らず、変異ウイルスが多い。東京、福岡、札幌、名古屋など、各地に変異ウイルスが蔓延してしまうと大阪と同じような状況になってしまう。
そこで、私たち慢性期医療を担う者として、どういった対応をすれば一番効果的かについて大阪府慢性期医療協会の先生方が行政と一緒に取り組んでいるので、その内容をご紹介したい。
大阪で感染が拡大した4月から大阪府との協議を開始した。大阪府におけるコロナ患者対応は、お示しするような流れになっている。
.
.
まず新規感染について。大阪府では、「大阪府入院フォローアップセンター」が一元的に管理している。患者さんの状態に応じて、「重症病床」「軽症・中等症病床」、それから「宿泊療養病床」等に振り分ける。
感染状況が大変な時は救急車の待機時間が長くなることもあったが、5月中旬以降に緩和している。「93.2%」「75.9%」という割合は緩和時のパーセンテージである。ピーク時の重症病床は100%を超え、軽症・中等症の病床は多い時で約90%だった。
.
私たち医療関係者にできること
最大の問題は「重症病床」、すなわち急性期病院のベッドをいかに空けるかであった。
もちろん、「重症病床」を増やすことも1つの方法ではある。しかし、今ある病床を機能させることも重要である。ECMOや人工呼吸器のある「重症病床」の確保だけではなく、回復期などの後方病床を活用して「重症病床」の回転を向上させるのである。
重症病床から回復して感染力はなくなった患者でも気管切開などで引き続き医療行為が必要な患者がいる。そういった重症病床を退院できない患者を後方支援病院が受け入れる。
一方、ホテル療養の人の状態が悪化して「重症病床」を圧迫しないようにする必要もある。そのため、大阪慢性期医療協会は大阪府と相談してホテルに医師を派遣した。現在も各ホテルに2人の医師が24時間体制で対応している。もちろん看護師もいる。
さらに、リモートで診察して内服薬の処方ができるようにしていただいた。内服薬の処方は、アビガン、ステロイド、解熱剤など、病院で行うような処方もしている。酸素吸入器などの持ち込みも許可していただき、ホテルで医療行為ができるようにしていただいた。これにより重症化を防止できたと思う。
このように、重症化を防止して「重症病床」に入る患者を減らすとともに、「重症病床」から早めに後方支援病床で受け入れることで「重症病床」をスムーズに回転させる。これが私たち慢性期医療関係者にできることだ。
.
ホテル療養者への支援
今回のように医療が逼迫した時、みんなが協力してやっていくためにはどうしたらいいか。
ホテル療養については、医師2人が24時間体制で対応し、内服薬の処方をしたり酸素を使ったり、それによって救急車の立ち往生を解消するなど、大きな意味のあることをやっている。
従って、慢性期病院としては、この様なことを中心にやっていけばいいと思い、現在もやっている。今後も医療が逼迫した状態になったら、こういう方法もあるのではないかと思う。
.
人材の確保が一番重要な課題
慢性期病院でコロナ患者の受け入れが進まないとの報道もあったが、課題は適切な人員確保である。
大阪府では設備整備の支援や病床確保のための休床補償もあり、行政から手厚く支援していただいている。
そのため、人工呼吸器を何台か入れたりゾーニングをして、一つの病棟をコロナ病棟にすること自体はできないことではない。
しかし、コロナ患者対応の経験のある医師や看護師たちが不足している。最大の課題は、感染症の経験のある人材の確保であると思う。これが現時点では足りないと思われる。
施設や設備については、行政の支援などによって準備できる。しかし、そこで働く人材確保が厳しい。今後も人材の確保が一番重要な課題になると思う。私からは以上である。
.
.
薬剤費に関する調査を実施した
[池端副会長]
では続いて武久会長、よろしくお願いしたい。
.
[武久会長]
このコロナ禍の中でも、政府は医療費適正化計画を粛々と進めている。都道府県の役割を強化して医療費削減を進めようとしているのが現状である。
このような中で薬剤費は非常に重要である。日慢協としては、2017年に薬剤費に関する調査を実施している。コロナ禍の状況にある今、コロナを克服するための薬剤師の役割も含めて緊急調査を実施したので、ご説明したい。
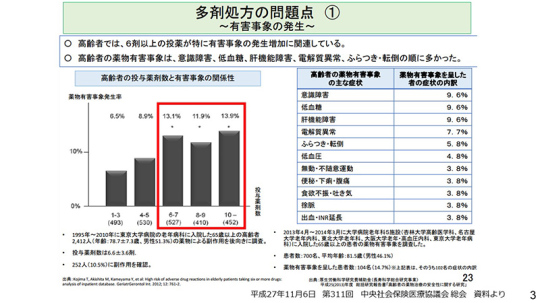
3ページ。東大の秋下雅弘先生の研究を踏まえたデータである。
.
.
秋下先生はかねてから、薬をたくさん飲むと薬物の有害事象の発生が多いと指摘し、平成27年にデータを示している。この資料は非常に有名である。6剤より多くなると有害な副作用の割合が非常に高くなる。
.
薬剤副作用が高齢者に多発する
高齢者に薬剤副作用が多発する理由を挙げた。このように栄養状態が徐々に低下する。まず、たんぱく質の減少。血中アルブミン結合しないのにフリーの型の薬物濃度が上昇する。主作用・副作用ともに過剰に発現する。
また、肝・腎機能、生理代謝機能の低下。排泄されにくくなり、血中半減期が延長する。解毒されにくくなる。
そして、高齢者などは複数の疾患を抱えているために薬が自然に多くなる。薬剤による相互作用が起こって薬剤が蓄積する。
このような問題点があることは一般的に指摘されている。
.
小児用薬剤はあるが高齢者用薬剤はない
皆さんもご存知のように小児用の薬剤はあるが、高齢者用の用量の錠剤がない。粉末もない。小児以外はみな大人ということで、高齢者に適したものがないのが現状である。しかし、高齢者は30~50歳くらいの成人に比べると半分くらいの用量でよい場合もある。
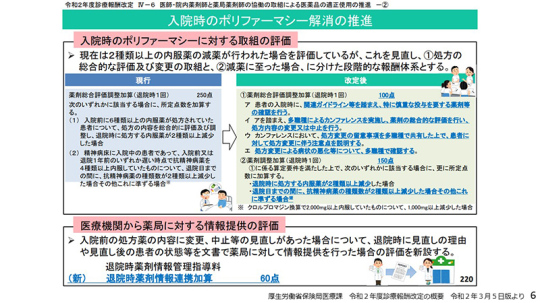
6ページ。令和2年度診療報酬改定では「入院時のポリファーマシー解消の推進」として、このような対応がなされた。
.
.
秋下先生が多剤併用の悪い点を指摘していた2016年、薬を2剤減らすと2500円という改定がなされた。令和2年度改定では、実際に減らさなくても減らす努力をしたら評価するという対応もしていただいた。
.
薬剤を積極的に減らす動き
今回、コロナ禍の真っ最中だが、国は医療費削減の方向に動いているので、薬剤がどのような状況で投与されているかを緊急に調査した。
.
.
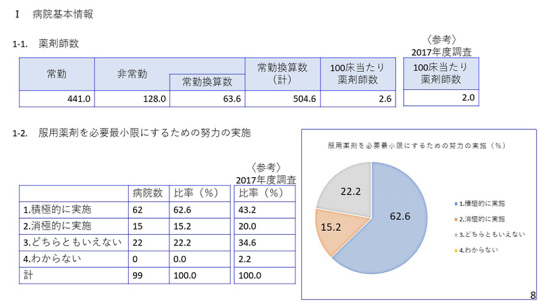
8ページをご覧いただきたい。99病院から回答を頂いた。4年前の2017年に比べると、100床当たりの薬剤師の数が0.6人増えている。
服用薬剤を最小限にするための努力の実施について4年前は43.2%が「積極的に実施」だったが、今回の調査では62.6%と約20%も高くなっている。服用する薬剤を積極的に減らそうという動きが高まっている。
.
.
.
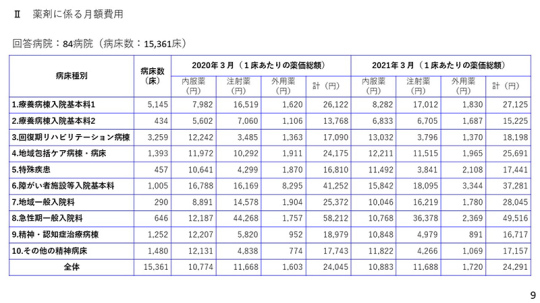
9ページ。薬剤にかかる月額の費用はこのようになっている。
.
.
.
2020年3月と2021年3月を比べると、薬剤費は全体的にやや増えているが、障害者病棟や急性期一般では少し減っている。
.
療養病床の役割は変わった
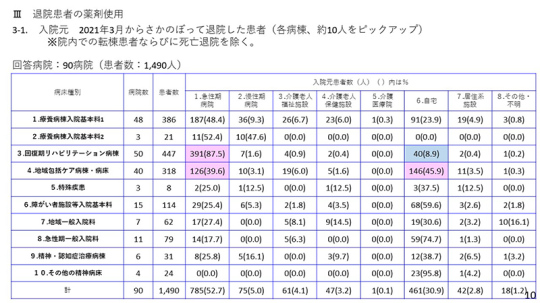
10ページをご覧いただきたい。入院元を調べてみると、回復期リハビリテーション病棟は急性期病院からの紹介が87.5%、自宅からは10%もない。回復期リハビリテーション病棟には急性期病院から多く入院している。
.
.
地域包括ケア病棟を持っている慢性期の多機能型病院は非常に多いが、地域包括ケア病棟の入院元は約40%が急性期病院。自宅からの入院は45.9%となっており、慢性期病院の地域包括ケア病棟には自宅から入院する患者が多い。
その他の病棟に関しては、それほど大きな違いはない。当然ながら、急性期の病棟では自宅から入院する割合が非常に多い。
日慢協の会員病院に多い療養病棟入院基本料1では、急性期病院からの入院が48.4%だった。自宅からは23.9%で、老健や特養からも同じような割合だった。
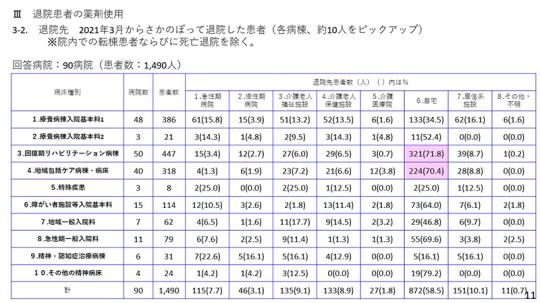
11ページは退院先の状況である。回復期リハビリテーション病棟では71.8%が自宅へ帰っている。地域包括ケア病棟も70.4%が自宅へ帰っている。
.
.
療養病棟入院基本料1は自宅へ帰っている割合が34.5%、居住系施設が16.1%となっており、約半分が自宅や居住系施設に帰っている。
療養病床の役割については、長期のお預かり機能的な役割があったが、厚労省の改革路線に乗り、療養病床の役割は明らかに変わってきている。
.
退院時の薬剤数は減っている
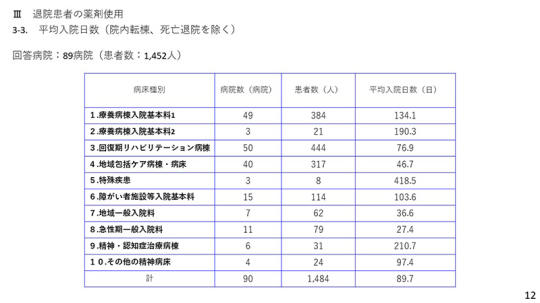
12ページは平均入院日数。療養病棟入院基本料1は134.1日で、同入院基本料2はもっと長い。回復期リハビリテーション病棟は80日を切って2カ月半ぐらいとなっている。
.
.
一方、地域包括ケア病棟が46.7日、急性期一般入院料は27.4日。急性期一般の中でも結構長い入院期間を持つ病院があるのだろう。地域一般入院料の36.6日に対して27.4日なので、急性期一般は地域一般の4分の3程度である。
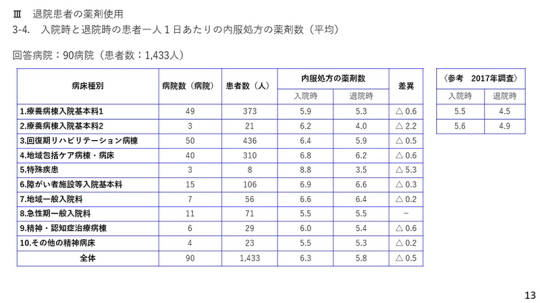
13ページは、入院時と退院時の薬剤数が各病棟でどのくらい減っているかについて。
.
.
.
療養病棟入院基本料1は5.9剤から5.3剤に0.6剤減少している。特殊疾患病棟のように患者のデータ数が少ない病棟の場合には8.8剤から3.5剤に大幅に減っている。全体では0.5剤の減少となっている。4年前のデータでは入院時に5.5剤であったが退院時は4.5剤に減っている。
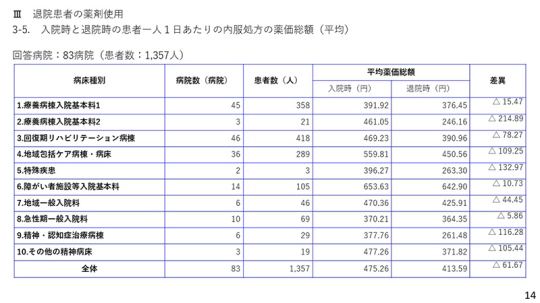
14ページをご覧いただきたい。入院時と退院時の1日あたりの薬価総額を比較すると、全体で約61円安くなっている。回復期リハビリテーション病棟では469円が390円に、地域包括ケア病棟でも559円が450円になっている。
.
.
入院は仕分け作業のチャンス
入院は仕分け作業のチャンスである。出現する症状に対して、それぞれ有効な薬剤を全て処方した上で、それらの薬で起こる副作用に効く薬も処方するため、すぐに5剤以上になる。
入院中は薬剤の減量や中止による影響を常に観察することができるため、より安全に薬剤の調整を行うことができる。このため、まさに薬剤の仕分け作業の絶好のチャンスであると言える。
13ページで薬剤数を示したように、全体的に5剤から7剤という状況になってきた。
秋下先生のご主張が厚生労働省の診療報酬体系にも影響して、良い方向に動いてきたということは確実に言えると思う。
.
多職種でポリファーマシー対策を
医師は多くの患者の処方を行っているので、1人の患者にかける時間は限られている。全ての患者の状況を頭に入れて、その患者にふさわしい処方を行う時間の余裕があまりない。
医師の漫然とした多剤投与を阻止して患者を守る義務がある薬剤師をはじめ、多職種でポリファーマシー対策に向けた取り組みが必要である。
もちろん多くの病気があって多くの薬が必要な場合には薬が多くなる。しかし、有害な副作用の恐れが出てきたときは、できるだけ減らしていく。必要な薬であったとしても、できるだけ短期間で終えるようにするのが基本である。
「良質な慢性期医療がなければ日本の医療は成り立たない」と言いながら14年間経った。秋下先生がおっしゃったような多剤処方の弊害を減らしていくため、われわれ日本慢性期医療協会も賛同し、ずっと取り組んできた。
今回、その結果を2017年と今年で比較させていただいた。緊急の3日間の調査だったが多くの病院に協力していただき、誠にありがたいと思う。
以上で、私からの説明を終わらせていただく。
(取材・執筆=新井裕充)
2021年5月21日