プラス改定を「医療の質」に変える ── 定例会見で橋本会長

日本慢性期医療協会は3月12日の定例記者会見で「2026年度診療報酬改定 〜プラス改定を『医療の質』に変える〜」と題して見解を示した。橋本康子会長は「プラス改定を単なる増収で終わらせず、医療の質向上と寝たきりゼロの推進につなげることが重要である」と強調。「診療報酬改定への取り組みは医療の質向上につながる。それを積み重ねて、寝たきりゼロを推進する」と述べた。
会見で橋本会長は、今回の診療報酬改定について、上位基準の取得や加算の算定を通じて「良質な医療」を評価する方向性がより鮮明になったと評価。「プラス改定は単に病院収入を増やすものではなく、治癒・改善、平均在院日数の短縮、寝たきりゼロといった成果として国民に還元しなければならない」と述べた。
具体例として、入院時食事療養費では長年据え置かれていた点数が引き上げられたことを挙げ、「給食部門の収支改善にとどまらず、必要栄養量の確保や摂食機能の強化、『食べる気力』を引き出す工夫につなげるべき」と強調。医療機関外のリハビリについては、買い物や公共交通機関の利用など、在宅生活に直結する訓練の評価が拡充された点を評価した。認知症ケア加算では、身体的拘束を行わない場合の評価が引き上げられ、拘束最小化に向けた高い取り組みに1日40点の加算が新設されたことを挙げ、「当会の取り組みや提言が反映された」と述べた。
会見に同席した池端副会長は「療養病床への配分は低水準にとどまったものの、医療区分の見直しや身体的拘束最小化の評価新設など、当協会が要望してきた事項が一定程度反映された。努力して加算を取得する医療機関が報われる、メリハリのある改定であった」と述べた。
同日の会見の模様は以下のとおり。なお、会見資料は日本慢性期医療協会のホームページをご覧いただきたい。
.
.
本日の内容
[池端幸彦副会長]
ただいまより、日本慢性期医療協会3月度の記者会見を開始する。では早速、橋本会長に説明をお願いする。
[橋本康子会長]
今回の記者会見では、この時期でもあることから、2026年度診療報酬改定を踏まえて話をしたい。
まず本日の内容について。診療報酬改定を踏まえ、プラス改定をいかに「医療の質」の向上へ結び付けるかが重要だと考えている。すなわち、改定を着実に実行し、プラス改定の成果を創出していくことである。その結果として、寝たきりをつくらないこと、そして医療の質を低下させないことが重要である。
.
診療報酬の方向性
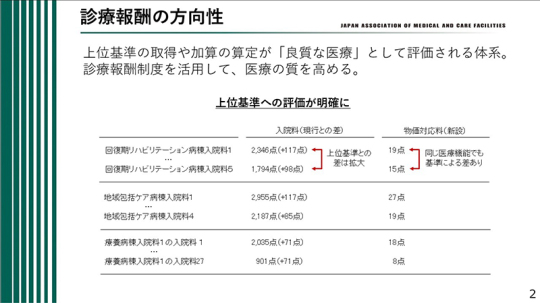
次に、今回の診療報酬の方向性について述べる。上位基準の取得や加算の算定が「良質な医療」として評価される体系となっており、診療報酬制度を活用して医療の質を高めていくことが求められている。
.
.
ここでいう「上位基準の取得」とは、例えば回復期リハビリテーション病棟入院料1と5、地域包括ケア病棟入院料1と4、療養病棟入院料1の入院料1と27などを指す。これらはいずれも、数字の小さい区分、すなわち「1」が最も高い点数を得られる上位基準として設定されている。
上位基準を取得するためには、各医療機関がさまざまな工夫を重ね、人員配置の充実、院内の質の向上、研修の受講などを通じて加算を算定し、点数を高める努力を続けている。例えば、回復期リハビリテーション病棟入院料1は、5に比べて高い点数が設定されているが、今回の改定ではさらに加算が行われた。具体的には、1では117点のプラス、5では98点のプラスとなっており、上位基準との差は19点に拡大している。入院料全体で見ても、現行との差という観点から、このような差が設けられている。すなわち、上位基準を取得しているほど点数が高く、今回の改定でもその傾向がより明確になっている。
さらに顕著なのが、新設された「物価対応料」である。物価上昇に対応するために設けられたものであるが、同じ医療機能であっても、基準の高いところほど高い点数が付与される仕組みとなっている。物価上昇そのものは、どの医療機関にも共通する課題である。しかし、その対応においても基準の高い医療機関がより高く評価される仕組みになっていることからも、診療報酬制度を活用して医療の質を高めていくことが、今後の現場にとって極めて重要であることが分かる。診療報酬改定のたびに、その方向性は一貫してこの点に向かっているものと理解していただきたい。
.
診療報酬は質向上への道標
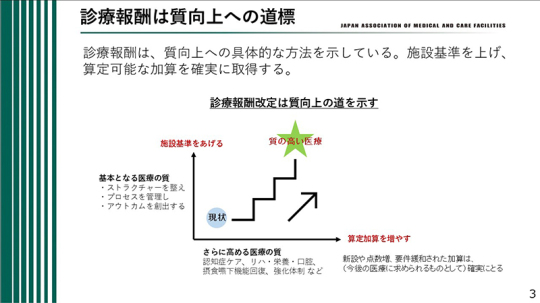
診療報酬は、医療の質を高めるための具体的な方法を示している。施設基準を引き上げ、算定可能な加算を確実に取得していくことが求められている。その意味で、診療報酬は質向上に向けた道標であると考えている。
.
.
この図で示しているように、施設基準を引き上げるためには、まずストラクチャーを整備しなければならない。必要な人員を確保し、体制を整えることが前提となる。さらに、プロセスを適切に管理し、研修などを通じて学びを深めながら、日々の実践につなげていく必要がある。その積み重ねによってアウトカムを創出していくことになるため、決して容易ではなく、一定のハードルがあることも事実である。
しかし、現状を出発点とした場合でも、算定できる加算を着実に増やしていくことで、施設基準は段階的に引き上げることができる。すなわち、加算を1つずつ確実に取得しながら、少しずつ水準を高め、最終的に質の高い医療を目指していくことが重要である。実際、診療報酬改定は、質向上に向けた道筋を具体的に示している。したがって、施設基準を引き上げ、算定可能な加算を確実に取得しながら、質の高い医療の実現を目指していくべきである。
.
プラス改定への成果を創出
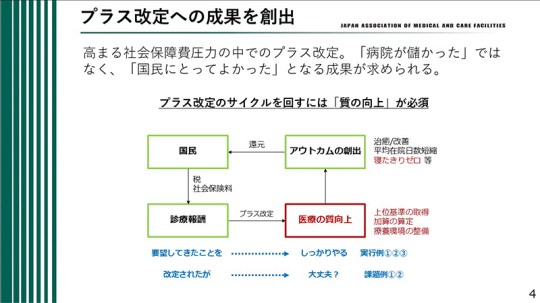
社会保障費への圧力が高まる中で、今回はプラス改定となった。しかし、プラス改定であるからといって、単に病院が潤ったということで終わってはならない。求められるのは、「国民にとってよかった」と実感される成果である。
.
.
例えば、診療報酬がプラス改定となった場合、それは単に収入が増えるという意味ではない。その財源を、医療の質の向上に確実につなげていかなければならない。先ほど述べたように、上位基準の取得、加算の算定、療養環境の整備といった取り組みに改定分を活用し、その結果としてアウトカムを創出することが重要である。
具体的には、治癒や改善につなげること、平均在院日数の短縮を図ること、寝たきりゼロを目指すことなどである。そのような成果を着実に生み出し、国民へ還元していくことが必要である。国民が負担する税や社会保険料が診療報酬の原資となっている以上、その資金を医療の質向上に結び付け、成果として国民に返していく循環をつくらなければならない。プラス改定のサイクルを持続的に回していくためにも、「質の向上」は不可欠である。
.
実行例① 入院時食事療養費
ここからは、要望してきた事項を着実に実行する具体例として3例を示し、あわせて、改定はなされたものの課題が残る事例についても2例を取り上げる。
.
.
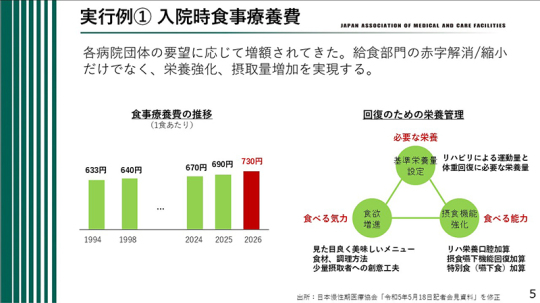
まず1つ目は、実行例①の入院時食事療養費である。今回の改定は、給食部門の赤字解消あるいは赤字縮小にとどまるものではない。栄養の強化と摂取量の増加を実現していくことが求められている。
入院時食事療養費については、当会だけでなく他の団体も継続して要望してきた。1994年の633円、1998年の640円以降、長らく引き上げがなかったが、2024年には670円、2025年には690円、そして2026年には730円と、ここにきて連続して引き上げられている。1食当たりの食事療養費が上がってきたことは、これまでの要望が反映された結果である。
しかし重要なのは、引き上げられた食事療養費をどのように活用するかである。必要な栄養を確実に摂取できるようにしなければならない。これは当然のことのように見えるが、実際に丁寧に計算してみると、必要栄養量を十分に確保できていない患者が少なくない。そのため、必要な栄養量をきちんと摂取できるよう、現場で工夫していく必要がある。特に分かりやすいのは、リハビリによる運動量や体重回復に必要な栄養量が十分に満たされていない場合があるという点である。したがって、そこを正確に計算し、基準栄養量を設定していくことが重要である。
さらに、摂食機能の強化も欠かせない。食べる能力が低下している患者もいるため、そのような場合には適切なリハビリを行い、食べる能力そのものを高めていく必要がある。加えて、機能訓練だけではなく、口腔ケアも重要である。リハ栄養口腔加算、摂食嚥下機能回復加算、特別食(嚥下食)加算などは、こうした「食べる能力」を高めるうえで重要な役割を果たす。
そして今回、診療報酬改定の中で新たに重視されたのが、「食べる気力」、すなわち食欲の増進である。見た目においしそうでない食事、細かく刻まれた食事、あるいはペースト食では、1口、2口は食べられても、その先に食事が進まないことが少なくない。通常の食事を十分に食べられない患者であっても、少し工夫を加えることで、見た目が良く、おいしいと感じられるメニューを提供することは可能である。食材や調理方法を工夫し、食べたいと思える食事をつくっていくことが必要である。それでもなお少量しか摂取できない患者に対しては、少量摂取者に対する創意工夫が求められる。まずは、ある程度食べられる状態をつくることができなければ、その先の「食べる気力」にはつながらない。
今回の改定によって、給食部門の赤字が直ちに解消されるとまではいえないかもしれない。しかし、少なくとも赤字縮小にはつながるだろう。その上で、栄養の強化と摂取量の増加を実現していくことこそが、この改定の趣旨である。
.
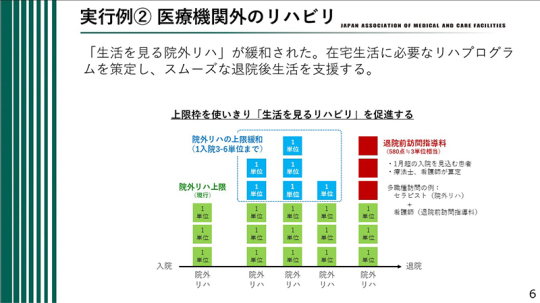
実行例② 医療機関外のリハビリ
次に、実行例②として、医療機関外のリハビリについて述べる。いわゆる「生活を見る院外リハ」が緩和され、在宅生活に必要なリハビリテーションプログラムを策定し、退院後の生活を円滑に支えていくことが可能となった。
.
.
これまで院外リハの上限は1単位のみであったが、今回、上限が緩和され、1回の入院につき3単位から6単位まで算定できるようになった。時間にすると、1時間から2時間程度まで対応できることになり、上限枠を十分に活用しながら、「生活を見るリハビリ」をより促進できる仕組みとなった。
具体的には、公共交通機関に乗る、買い物に行くといった、退院後の生活に直結するリハビリテーションを行うということである。こうした支援は、実際には2時間、3時間を要することも少なくない。そのため、このような院外での実践的なリハビリに対して、適切に評価がなされるようになった意義は大きい。例えば、病院の外へ出てリハビリを行う場面として、自宅近くのスーパーマーケットで買い物をする、日用品を購入する、銀行へ行って年金を引き出すといった行為が考えられる。特に独居の患者にとっては、退院直後にそうしたことを1人で行うのは容易ではない。したがって、生活に即した動作を退院前から練習しておくことは、在宅復帰を支えるうえで極めて重要である。
このような院外リハビリは、病院内の訓練とは異なり、1時間では収まらず、2時間、3時間を要する場合がある。その実態に応じて評価が見直され、算定できるようになったことは、大きな前進である。こうした評価の見直しについては、これまで本協会が記者会見などを通じて提言してきた内容が、一定程度反映されたものと受け止めている。
さらに、もう1つ重要なのが、「退院前訪問指導料」である。580点、すなわち3単位相当という比較的高い点数が設定された。これは、1カ月を超える入院が見込まれる患者に対して、療法士や看護師が算定できるものである。例えば、多職種で訪問する場合、セラピストが院外リハを担い、看護師が退院前訪問指導料を算定するという形で実施することも可能となった。こうした点も今回の改定に反映された。
従来は、いわゆる家屋調査のように、患者がどのような住環境で生活しているのかを十分に把握しないまま退院支援が進められることもあった。例えば、3階に住んでいてもエレベーターがなく、階段を使わなければならない場合もある。そのような生活環境を知らなければ適切な支援は難しい。
また、自宅内がどのような状況にあるのかを退院前に確認し、その実情を踏まえてリハビリテーションを組み立てていくことも必要である。今回、退院前訪問指導について、実際に訪問して確認することが診療報酬上きちんと評価されたことは重要である。しかも、訪問できるのは療法士だけではない。看護師も訪問してよいこととなった。この点もまた、今回の改定における重要な項目である。
.
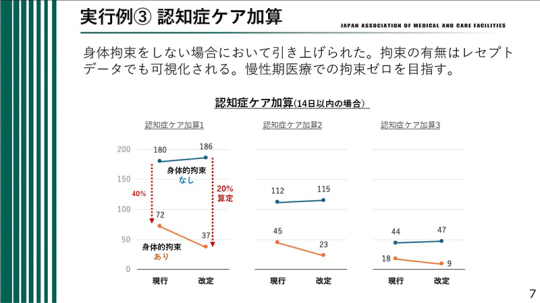
実行例③ 認知症ケア加算
続いて、実行例③として認知症ケア加算について述べる。今回の改定では、身体的拘束を行わない場合の評価が引き上げられた。身体的拘束の有無はレセプトデータによっても可視化されることから、慢性期医療においては身体拘束ゼロを目指していくべきである。
.
.
認知症ケア加算は、14日以内で身体的拘束を行っていない場合には点数が引き上げられている。例えば、現行180点であったものが改定後は186点となるなど、身体的拘束をしないことがより適切に評価される仕組みとなった。一方で、身体的拘束を行っている場合には、40%算定から20%算定へと、点数が減算される形となっている。
.
.
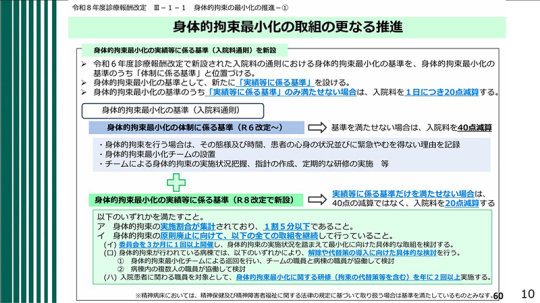
さらに、これにとどまらず、本協会が提言してきた事項の1つである「身体的拘束最小化に係る特に高い取組の評価」も盛り込まれた。すなわち、身体的拘束の最小化に向けて、管理者等を中心に、身体的拘束を原則として行わないという組織風土を醸成し、組織的に質の高い取組を進めている医療機関に対して、「身体的拘束最小化推進体制加算」として1日につき40点が新設された。全く身体的拘束を行っていない病棟には、適切に加算が付与される仕組みである。対象となるのは、療養病棟入院基本料、地域包括ケア病棟入院料などを算定している病棟である。
この施設基準の内容は極めて具体的である。例えば、病院長や看護部長が、身体的拘束の最小化に向けて病院全体で取り組む方針を表明していること、院内で年2回以上の講習を実施していること、身体的拘束最小化チームにより使用する用具が病棟外の1か所で管理されていること、さらにチームによる定期的な巡回が行われていることなどが求められている。そして、身体的拘束を実施した日数の割合が3%以下であること、届出から1年間は5%以下であることが、40点算定の要件となっている。
.
.
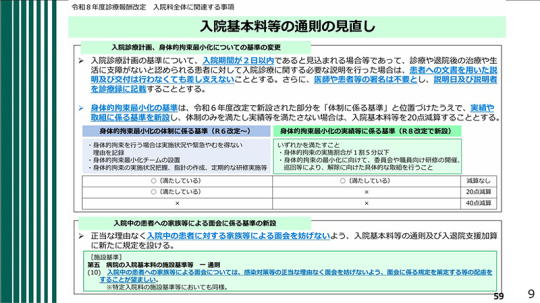
あわせて、「入院基本料等の通則の見直し」も行われた。今回の見直しでは、評価の考え方が段階的に整理されている。身体的拘束を行わず、高い水準で取り組んでいる病棟には、先ほど述べた40点が毎日加算される。一方で、体制に係る基準は満たしているものの、実績等に係る基準を満たしていない場合には、入院基本料等が20点減算される仕組みとなった。
.
.
今回新設された「身体的拘束最小化の実績等に係る基準」を見ると、例えば身体的拘束の実施割合が1割5分以下であり、一定の取組は進めているものの、なお完全には達していないという場合には、20点の減算となる。
さらに、最も低い区分として、体制に係る基準そのものを満たしていない場合には、40点の減算となる。他方で、その上位には40点の加算が設けられている。すなわち、身体的拘束を行わないことが病院の風土・文化として定着している医療機関に対しては、毎日40点が評価されることになる。この点数の意義は極めて大きいと考えている。
.
課題例① FIM実績指数
次に、私たちが注意すべき課題例①として、FIM実績指数について述べる。今回の見直しは、入院時FIMの低い患者にとって厳しい内容となっている。受け入れを控える動きや、十分なリハビリテーションの提供が行われない事態になれば、結果として寝たきりを生みかねない。
.
.
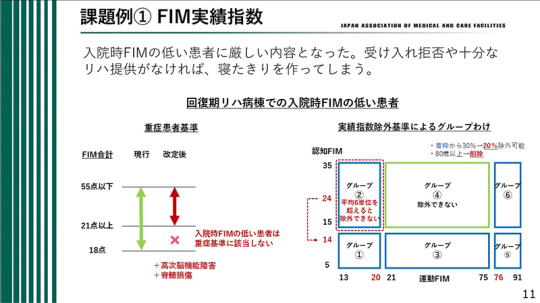
回復期リハビリテーション病棟における入院時FIMの低い患者について、今回見直しが行われた。やや複雑ではあるが、重要な論点である。
図で見ると、横軸が運動FIM、縦軸が認知FIMである。今回の基準では、運動FIM20点以下、認知FIM14点以下の患者がグループ①に位置付けられる。すなわち、ADLが大きく低下し、かつ認知症も伴っている患者群である。
他方、運動FIMが20点以下であっても、認知機能が比較的保たれている患者もいる。その場合は認知FIM15点以上となり、図でいうグループ②に該当する。このグループについては、平均6単位を超えるリハビリテーションを提供しなければ除外できない仕組みとなっている。言い換えれば、この患者群には6単位程度の十分なリハビリテーションを実施することが求められているということである。
さらに、グループ⑤およびグループ⑥に該当する患者もいる。これらの患者は、ADL自体は比較的良好であるものの、高次脳機能障害や言語障害を有する患者などが含まれている。このような患者をどのように除外対象として扱うかも論点となる。この点については、次に具体的な事例を示しながら説明したい。
.
課題例① FIM実績指数(事例)
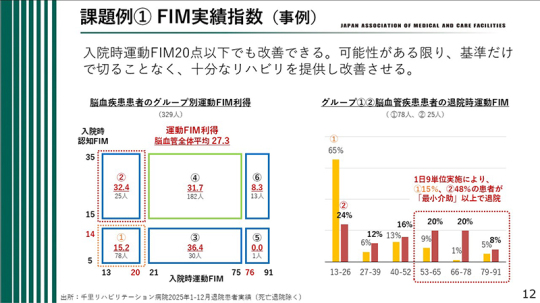
千里リハビリテーション病院における、脳血管疾患患者のグループ別運動FIM利得を示す。ここから分かるのは、入院時の運動FIMが20点以下であっても、改善は十分に可能であることだ。可能性がある限り、基準だけで対象を切るのではなく、十分なリハビリテーションを提供し、改善につなげていくことが重要である。
.
.
左の図は、先ほど説明したグループ①の患者78人と、グループ②の患者25人を含む、各グループの運動FIM利得を示している。入院時運動FIMが20点以下であっても、実際には改善している患者が少なくない。したがって、基準のみを理由に支援を打ち切るのではなく、十分なリハビリテーションを提供し、改善の可能性を引き出していくべきである。
そして、その患者が退院時にどのような状態になったのかを示しているのが、右の棒グラフ。まず、黄色で示したグループ①を見ると、退院時の運動FIMが13〜26点、すなわち大きな変化がみられなかった患者が65%を占めている。しかし一方で、グループ①でも、「最小介助」以上で退院した患者が15%存在する。内訳としては、53〜65点が9%、66〜78点が1%、79〜91点が5%である。つまり、この群の中にも、一定程度まで改善し、より高い生活機能で退院できた患者がいる。
次に、グループ②、すなわち寝たきりではあるが認知症を伴わない患者群を見ると、「最小介助」以上で退院した患者が48%に達している。内訳は、53〜65点が20%、66〜78点が20%、79〜91点が8%。これは、この群の患者の約半数が最小介助レベル以上まで改善し、在宅生活を視野に入れられる状態で退院していることを示している。
したがって、グループ①やグループ②に該当する患者についても、基準だけで一律に切るのではなく、十分なリハビリテーションを提供し、改善につなげていくことが必要である。この点を正しく理解し、重症であるから受け入れない、あるいは重症患者には十分なリハビリを行っても意味がないといった考え方に陥ってはならない。
.
課題例② やむを得ない事情
次に、課題例②として「やむを得ない事情」について述べる。要員確保が困難な場合の対応は柔軟化されたが、その場合であっても医療の質を落とさないことが極めて重要である。
.
.
今回の見直しでは、1日当たり勤務する看護要員数について、1割以内の減少という一時的な変動であれば、変更の届出を行わなくてもよいとされた。しかし、これをもって「人員を減らしてもよい」という理解をしてはならない。今回の柔軟化は、無料職業紹介所だけでは十分に人員を確保できない現状を踏まえた対応にすぎない。したがって、各医療機関には引き続き人材確保の努力が求められる。例えば、ハローワークに積極的に求人を出すなど、できる限り多様な手段を講じて人を集める工夫を続けていかなければならない。
また、有料紹介事業者の手数料の問題についても看過できない。適正認定事業者を利用するなどして、適正な価格で人材を確保できる仕組みを整えていくことが必要である。看護職や介護職の人材が有料紹介事業者にばかり集中するのではなく、ハローワークなど公的なルートにもきちんと流れるよう工夫すること、あるいは求職者が自ら直接応募しやすい環境を整えることも重要である。私たちは、そのような努力を重ねていかなければならない。
決して、基準が緩和されたからそれでよいという話ではない。人員配置が緩和されれば、残された職員の負担は重くなる。その結果、さらに退職者が増えるという悪循環につながるおそれがあるため、この点には十分注意しなければならない。DX化などによる効率化は重要であり、進めていくべきである。しかし、人員だけが緩和され、業務の内容や負担が変わらないままであれば、現場の職員は一層厳しい状況に置かれることになる。それがさらなる離職につながる可能性もあるため、この点についても十分に留意する必要がある。
.
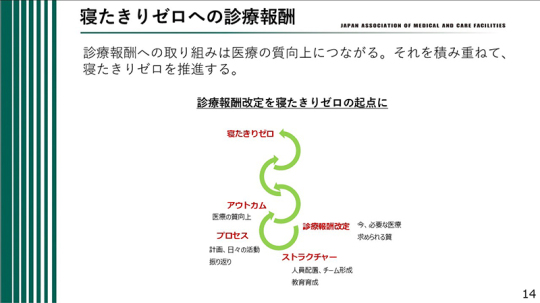
寝たきりゼロへの診療報酬
最後に申し上げたいのは、診療報酬への取り組みそのものが、医療の質の向上につながるということ。その積み重ねによって、寝たきりゼロを推進していくことが最も重要であると考えている。
.
.
診療報酬改定を、寝たきりゼロに向けた起点とすることが必要である。ストラクチャー、プロセス、アウトカムという視点を踏まえながら、診療報酬改定を出発点として、今求められている医療、そして求められている質に応えていく。その取り組みを積み重ねていくことこそが、寝たきりゼロの推進につながり、ひいては医療の質を高めていくうえで最も重要である。
現在は、医療分野に限らず、社会全体で人口減少が進んでおり、厳しい状況にあることは確かである。しかし、そのような中にあっても、こうした努力を続け、診療報酬改定に応じて必要な加算を確実に取得していくことが求められる。その実践を繰り返し積み重ねることによって、やがて寝たきりゼロに近づいていく。その歩みこそが、医療の質を高めていくために必要な道筋であると考えている。
.
療養病床について
このほか、今回の資料には盛り込まれていない点として、療養病床について補足したい。今回の改定における療養病床の扱いについては、全体として妥当な内容であり、極端に厳しいものではないと受け止めている。むしろ、本協会が提唱してきた、疾患と処置が2つ重なる場合の評価や、重症化した際に医療区分を1段階引き上げる考え方などについても、一定程度考慮された内容となっている。その意味では、療養病床に関して特段厳しい改定であったとは考えていない。
ただし、慢性期医療であっても、「医療」と名の付く以上、治療を行うことが求められている。この点は、厚生労働省からの極めて強いメッセージであると受け止めている。「療養病床」という名称から、療養の場であるという印象を持つ人もいる。しかし実際には、そこで必要なのは、医療を提供し、治療を行っていくことである。その点を常に念頭に置かなければならない。
また、回復期リハビリテーションについては、「大きくメスが入れられた厳しい改定」であるとの見方もある。しかし一方で、48点という高い点数が設定されている項目もあり、リハビリテーションについては、医療として適切に実施し、確実に効果を出していくことが求められているというメッセージが、今回の改定ではより明確になったといえる。
以上を踏まえ、今後もそれぞれの病床機能において、医療として何を果たすべきかを見据えながら取り組んでいく必要がある。私からは以上である。
.
メリハリある改定、「評価したい」
[池端幸彦副会長]
 橋本会長より、今回の診療報酬改定に向けた当会の考えについて、ご説明いただいた。私からも補足したい。先ほど理事会も開催されたので、今回の診療報酬改定について、理事の先生方がどのように受け止めているかも含めて、追加で申し上げる。
橋本会長より、今回の診療報酬改定に向けた当会の考えについて、ご説明いただいた。私からも補足したい。先ほど理事会も開催されたので、今回の診療報酬改定について、理事の先生方がどのように受け止めているかも含めて、追加で申し上げる。
先ほど橋本会長からも話があったように、今回の改定では、当然ながら高度急性期、急性期、とりわけ大学病院等に対して、しっかりとした傾斜配分がなされている。まず病院と診療所を比べれば病院に重点が置かれ、その病院の中でも高度急性期に厚く配分された入院基本料となったことは、やむを得ない面がある。そのような中で、療養は最も低い位置付けとなり、加算も71点にとどまった。この点については、やむを得ないという受け止めがある一方で、もう少し評価してほしかったという意見もあった。
一方で、これも先ほど橋本会長から話があったように、当協会が長年訴えてきた事項の1つに、医療区分の中での「合わせ技」ともいうべき考え方がある。すなわち、医療区分2が2つあれば3にするといった形で、複数の要素が重なった場合の評価を考えてほしいということである。この点については、以前から繰り返し要望してきたところであるが、その第一歩として、今回、感染症の治療に係る処置と他の処置を併せて行う場合に医療区分3として評価される仕組みが盛り込まれた。これは、私たちにとって大きな福音であったと受け止めている。
また、これも先ほど橋本会長から話があったように、加算の中でも特に身体的拘束に関しては、大きな前進がみられた。前回改定では、身体的拘束に関する要件化が全病棟に広がったが、今回はそれをさらに進め、特に療養病棟や地域包括ケア病棟等について、4段階の評価体系が示された。すなわち、マイナス40点、マイナス20点、プラスマイナス0点、そしてプラス40点という構造である。しかも、この最上位であるプラス40点については、現時点ではこの2年間、少なくとも次回診療報酬改定までは、期間限定ではなく継続して取得できる加算とされている。したがって、しっかり取り組めば相応に大きな加算となり得るものであり、報酬体系の中でも明確に評価されたものと考えている。
さらに細かな点を挙げれば、包括の中で扱われてきた薬剤についても、一定程度、出来高算定が認められたものがある。また、医療区分の中に、これも当協会が要望してきた胃瘻造設や、医療的ケア児を中心とした方々に関する項目が盛り込まれ、それらの患者を受け入れることが可能となった。このように、当会が以前から訴えてきた事項のうち、今改定で反映されたものが複数あり、その点では全体として一定の評価ができるという受け止めであったと思う。
ただし、やはり重要なのは、先ほど会長も述べたように、加算をしっかり取得していくことである。努力し、汗をかいたところには、それに見合った点数が付く。一方で、何もせずに見ているだけでは、徐々に沈んでいく。そのようなメリハリがついた改定であったともいえるのではないか。以上、私から総括としての評価を申し上げた。
.
.
 この記事を印刷する
この記事を印刷する
2026年3月13日