「入院基本料の見直しは急務」── 5月11日の定例会見で武久会長
Posted By araihiro On 2017年5月12日 @ 11:11 AM In 会長メッセージ,協会の活動等 | No Comments
「チーム医療ができるいろいろな職種が病棟に配属されていることを入院基本料に反映させるべき時期がもうすでに来ている」──。日本慢性期医療協会の武久洋三会長は5月11日の定例記者会見で、複数疾患を抱える後期高齢者への対応を中心に意見を述べ、入院基本料の見直しにも言及。「入院基本料の見直しは急務」と訴えました。
この日の記者会見の主なテーマは、①総合診療専門医、②入院基本料の見直し──の2点です。武久会長はまず、後期高齢者の入院患者が今後も増加し続けていくことを説明。急性期病院などでの適切な対応を進めるうえで総合診療医が果たす役割が重要であることを指摘し、「総合診療専門医は専門医全体の半分以上は必要である」との考えを示しました。
②については、看護配置を中心に入院基本料が決められている現行の仕組みを「旧態依然」とし、薬剤師や歯科衛生士ら多職種の病棟配置を評価する必要性を指摘しました。武久会長は「いろいろな職種がたくさん病棟に配属されていても、ほとんど評価されていないということ自体、どう考えてもおかしなこと」と疑問を呈し、「今まで看護師が担当していた看護師本来の業務以外の業務をコメディカルが病棟に常駐してそれぞれの業務を行った場合には、『病棟職員』として看護師並みに評価してはどうか」と提案しました。
以下、会見の要旨をお伝えいたします。会見資料は、日本慢性期医療協会のホームページ(http://jamcf.jp/chairman/2017/chairman170511.html)に掲載されておりますので、ご参照ください。
============================================
【5月11日の定例記者会見の内容】
1. 総合診療専門医は専門医の50%以上は必要
2. 入院基本料の見直しは急務
============================================
■ 2055年には後期高齢者の入院患者が100万人以上
[武久洋三会長]
本日の記者会見では、専門医の話について、それから入院基本料の見直しについて、日慢協としてのスタンスをお話しさせていただきたいと思っている。
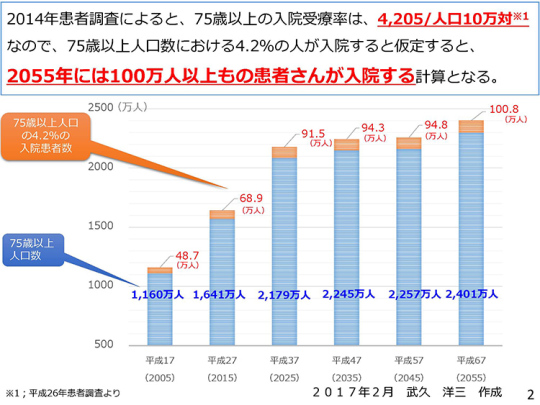
まず、資料の1ページをご覧いただきたい。総務省の「人口推計」(平成27年10月1日現在確定値)によると、後期高齢者の人口は1,641万人。2014年の患者調査によると、75歳以上の入院受療率は4.2%であるから、1,641万人の4.2%の約70万人が現在入院中であると推定される。入院患者数90数万人のうちの約80%が後期高齢者であるということは統計上も明らかになっている。
今後、後期高齢者の入院患者数はますます増えていくことは必然的である。2ページをご覧いただきたい。
このように、後期高齢者の数は徐々に増えていく。約40年後の2055年には、後期高齢者の入院患者が約100万人以上になる。国はベッドを減らそうとしているので、現実にはこのようにはならないと思うが、後期高齢者の入院患者がどんどん増えるという現実は皆さんも理解していると思う。
■ 急性期病院から入院した患者の多くが脱水や低栄養
後期高齢者は一つの臓器の病変だけではなく、多くの臓器の機能障害のある患者が多い。従って、一つの臓器の専門医よりも総合診療専門医による治療の必要性が高まってくる。
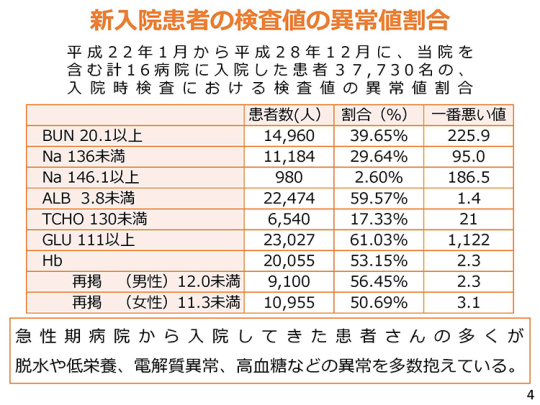
4ページをご覧いただきたい。これは前回の記者会見でもお示しした「新入院患者の検査値の異常値割合」である。
16の病院に入院した患者3万7,730人の最初の血液検査で、「BUN20.1以上」の割合は39.65%であった。BUNというのは尿素窒素で、腎臓が悪いと高くなる。「BUN20.1」がだいたい標準の値である。
その下には、「Na 136未満」と「Na 146.1以上」の結果を示している。ナトリウム(Na)は血液内にあり、塩化ナトリウムNaClのうちのNaであるが、ナトリウムは低くても異常、高くても異常という、非常にやっかいな電解質である。
その次のアルブミン(ALB)というのは栄養であり、3.8以上が正常である。皆さんは大体4.0以上あるが、これが低い場合は異常となる。「ALB 3.8未満」は59.57%であった。
それから、TCHOというのはコレステロールのことで、これは高い場合に異常といわれている。しかし実は、低いとさらに悪いことになる。正常は大体200前後であるが、130を切るといろいろと体に支障をきたす。「TCHO 130未満」は17.33%であった。
その下に「GLU111以上」と書いてあるが、これは血糖値の話である。血糖値は正常では110までとなっているので、これ以上高い場合に血糖値が高いということになる。「GLU 111以上」は61.03%であった。その次の「Hb」というのはヘモグロビンで、貧血の指標である。
このように見ていくと、尿素窒素が高い人、すなわち腎臓の悪い人が約40%、ナトリウムに異常がある人が約30%、低栄養の人が約60%、コレステロールの低い人が約17%、血糖値の高い人は約61%、貧血の人は約53%となっている。
主に急性期病院から紹介された慢性期病院での入院時の検査でこのような異常がある。急性期病院でいったいどんな治療をしてきたのか。急性期病院から入院してきた患者さんの多くが、脱水や低栄養、電解質異常、高血糖などの異常を多数抱えているという現状がある。
■ 多くの臓器病変を同時に治療できる総合診療専門医が必要
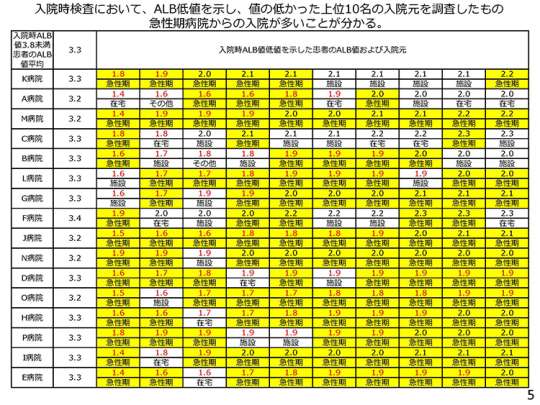
5ページはアルブミンで、栄養の指標である。これは4.0くらいが正常であるが、1.4とか1.5とか、考えられないくらい低い数値の患者がたくさん紹介されてくる。どこから紹介されてきたのか。黄色い部分をご覧いただきたい。
アルブミンが低い患者さんのうち、この黄色い部分はすべて急性期病院からの紹介患者さんの血液データである。急性期病院で一応治ってからわれわれの病院にリハビリのために入院してくるのかと思っていると、とんでもない。かえって悪くなったような患者が山ほど紹介されてきているという現実がある。
急性期病院からの紹介患者の血液検査値の状況から推論できるように、後期高齢者の治療には臓器別専門医よりも、多くの臓器病変を同時に治療できる総合診療専門医のほうがいい。今後はさらに総合診療専門医の必要性が増大していく。現在、多くの臓器病変を同時に診ることが十分なされていないために、先ほどデータを示したようなことが起こっている。
■ 総合診療専門医の数を専門医全体の半分以上に
諸外国ではどうか。総医師数の20%から50%くらいがGP、すなわち、General Practitioner、または、General Practiceというような総合診療医、または家庭医ともいわれるが、多くの総合診療医がおり、臓器別専門医とのバランスがとれているというのが諸外国の例である。
しかるに日本では、専門医というと臓器別専門医のことを指すかのごとく、総合診療専門医の実数は非常に少ない。このことが、急性期病院からの紹介患者に非常に悪い状態の患者が多いことにつながっているのではないかと思われる。従って、総合診療専門医は専門医全体の半分以上は必要であると考える。
では、どうしたらいいか。総合診療専門医の研修を、ある一定レベル以上のPost Acute Hospitalや高度な慢性期病院にも認めるべきである。大学病院や大きな高度急性期病院での研修ばかりであると、そういう患者に遭遇しないということもあり、これが非常に数として大きいので、このようなPost Acute Hospitalや高度慢性期病院での専門医の研修というものを進めていくべきであるということを主張したい。
たとえ臓器別専門医になろうとしても、総合診療的、すなわち後期高齢者の患者が圧倒的に多い現状から考えると、総合診療医療機能習得の必要があると思う。ある一定条件下のPost Acute Hospitalや高度慢性期病院で約1年間の研修を義務づけてはどうかと日慢協としては提案する。
■ いろいろな治療ができる総合診療的な専門医が多く必要
かつて、「インターン制度」というものがあった。これは昭和41年が実質的に最後である。当時、青年医師連合闘争や安田講堂事件などがあり、「インターン制度」が大きな騒ぎになった。昭和43年度には実質的にインターンが廃止された。
インターン制度は、大学医学部を卒業した後にいろんな診療科をラウンドして実地研修する制度であった。廃止された後、平成16(2004)年から新しい医師臨床研修制度が始まった。インターン制度が廃止されてから新医師臨床研修制度が始まるまでの期間、すなわち1966年から2004年までの約40年間は、大学を卒業しても実地訓練を一切しないで医局に属した。要するに、自分の専門領域を勉強するために、ある一つの医局に入局したという40年間の蓄積がある。
平成16年に大学を卒業した医師はいま37歳である。そうすると、この約40年間の医師、つまり37歳から75歳くらいまでの医師は、最初から実習をしないで専門の医局に属してきたという過去の経過がある。従って、一つの医局の中の狭い領域の専門医として生きてきているわけで、内科医であると縫合もできないという現状が今まで続いてきた。これではちょっとまずいのではないかということになり、平成16年、2004年から新しい臨床研修制度が開始され、2年間の前期研修と、あと2年の後期研修が義務づけられた。このため、37歳より若い先生方は、そういうバランスのとれた研修を受けている。
一方で、新たな専門医制度をめぐる議論があり、日本医師会やいろいろな現場から反対の声があった。いま、仕切り直しの状態になっている。国も臓器別専門医を主体に考えているようであるが、実際には75歳以上の患者さんが8割以上を占めることを考えると、総合診療的な専門医が多く必要である。いろいろなところが悪いのであるから、いろいろなところの治療ができるような総合診療的な専門医が多く必要であるのが現状であろう。われわれはこれを、声を大にして言いたい。
■ 看護師数で入院基本料を決めるのは旧態依然
続いて2番目は、入院基本料の見直しについてご説明する。入院基本料は、その病棟での看護師数の多寡によって診療報酬に違いがある。患者数に対する看護師数によって、7対1入院基本料や10:1入院基本料などに分かれており、入院基本料に差がある。しかし、このように看護師数を中心に入院の診療報酬を決めるのは、コメディカルがたくさんいる現在ではまさに旧態依然たる制度であるので至急、改革が必要であると日慢協は主張する。
現在、多くの病院では病棟に医師、看護師以外の多職種が配置されている。病棟専属の薬剤師や理学療法士、作業療法士、言語聴覚士、社会福祉士、管理栄養士、介護福祉士、臨床検査技師、診療情報管理士、歯科衛生士らがいる病院での入院診療機能が著しく向上している。こうした現状を鑑みると、このような入院機能を進めていかなくてはいけない時期が来ているのではないか。
このようなコメディカルを配置している場合、例えば薬剤師が常駐しているならば、看護師数名分に該当するようにするとか、その他の職種でも治療向上に貢献していると思われる場合には、「看護師1人とコメディカル1人」というように評価してはどうかと日慢協は提案したい。
■ 高度急性期病院であればあるほど専門的なチーム医療
昨今、いろいろな職種が集まって患者をみるというチーム医療が当たり前の話になっている。それにもかかわらず、こうしたいろいろな職種がたくさん病棟に配属されていても、ほとんど評価されていないということ自体、どう考えてもおかしなことである。
今まで看護師が担当していた看護師本来の業務以外の業務を、これらのコメディカルが病棟に常駐してそれぞれの業務を行った場合には、「病棟職員」として看護師並みに評価してはどうかと声を強くして訴えたい。
高度急性期病院であればあるほど、専門的なチーム医療というものが今後ますます必要とされてくる。これは何も慢性期医療に限った提案ではない。むしろ高度急性期医療こそ、チーム医療が必要である。看護師だけで病棟機能を評価するという時代はもはや時代遅れである。このような考え方を日本慢性期医療協会から発信させていただくことで、事の重要性というものを理解していただきたいと思う。
■ 各職種の病棟配属を入院基本料に反映させるべき
われわれ日本慢性期医療協会の会員病院では、主に慢性期の患者が中心である。在宅療養中の患者さんの多くは慢性期医療であるし、高度急性期病院にも多くの高齢者が入院しており、慢性期医療が占めるウエイトは大きい。
われわれは慢性期医療ではあるが、一時的な急性期治療も担っている。慢性期医療中の患者さんが急変した場合に、「自分たちは慢性期が専門だから診ることができない」というのでは、地域の中で信頼されない。慢性期医療を担当する者も、慢性期治療中の患者が急変した場合には一時的な急性期治療を担うことができなければいけない。
より高度な手術やいろいろな治療が必要な場合には、われわれの慢性期病院でいったん診断してから高度急性期病院にすぐ紹介できるような機能も必要である。そのためには、慢性期病棟でもいろいろなチーム医療ができるように、入院基本料の見直しを検討していただきたい。
「病院全体」の中で薬剤師が2人いるとか3人いるなどとカウントするのではなく、「各病棟に1人」とか「各病棟に2人」というように考えるべきである。薬のことは、看護師がしなくても薬剤師が全部病棟でみてくれる。検査のことは臨床検査技師がきちんと対応してくれる。栄養のことは、管理栄養士が病棟にいてちゃんとみてくれる。口腔ケアについては、病棟の歯科衛生士がちゃんとしてくれる。退院支援の促進は、各病棟の社会福祉士がきちんと対応してくれる。
このように、チーム医療ができるいろいろな職種が病棟に配属されていることを入院基本料に反映させるべき時期がもうすでに来ている。来年度の診療報酬改定では、ぜひこのような考え方を取り入れていただきたいというのが日慢協の主張である。以上が日慢協の5月の記者会見のテーマである。総合診療専門医と入院基本料の2点について、日慢協としてのスタンスをご説明させていただいた。
(取材・執筆=新井裕充)
Article printed from 日慢協BLOG —- 日本慢性期医療協会(JMC)の公式ブログサイト: http://manseiki.net
URL to article: http://manseiki.net/?p=4643
Click here to print.