「第56回社会保障審議会介護保険部会」 出席のご報告
Posted By araihiro On 2016年3月26日 @ 11:11 AM In 会長メッセージ,協会の活動等,審議会 | No Comments
平成28年3月25日、第56回社会保障審議会介護保険部会が開催され、武久洋三会長が委員として出席いたしました。議題は、下記の通りです。
1.在宅医療・介護の連携等の推進
2.慢性期の医療・介護ニーズに対応したサービスのあり方
3.その他
◇武久洋三会長の発言
介護の前に医療があり、介護の後にもまた医療がある。医療の視点なしに地域包括ケアシステムを論じることは無意味である。資料1「在宅医療・介護の連携等の推進」の中に、在宅医療・介護連携に係るこれまでの取り組みとして、平成23、24年度に行った「在宅医療連携拠点事業」が挙げられている。この事業に採択された事業所の中には、病床をもった医療機関も含まれていた。

地域包括ケアシステムのなかで重要なのは、緊急時にいつでも入院可能なベッドがきちんと確保できるかどうかである。絶対に受入れを断らず、土日祝日関係なく24時間365日の対応ができなくては、安心とは言えない。現状では、こうした役割を高度急性期病院が担う形になっており、ERの先生方は大変困っている。軽、中度の救急患者については、地域の在宅療養後方支援病院などが受け持つべきである。医師会の連携によって、地域の診療所の医師、介護サービス提供者とが在宅療養後方支援病院を中心に連携していくというのが、正しい地域包括ケアシステムのあり方だろうと思う。
ご存知の通り、地域医療計画では10万人あたりの病床数が規制される。そして、病床機能報告制度により機能別のベッド数のデータが出されている。つまり、これ以上病床が増える方向には向かわない。そうなると、既存の病院の中から、在宅療養支援病院や在宅療養後方支援病院を出していく必要がある。医師会が、24時間いつでも受入れ態勢を整えている医療機関を選び、その病院を中心に地域包括ケアシステムを構築していけば、患者にとって安心だろう。
資料1の3ページに、入退院時の医療と介護の連携において、ケアマネジャーが充分その役割を果たしきれていないという記述がある。
ケアマネジャーが誕生して15~6年経つ。3月9日の第6回医療介護総合確保促進会議では、社会福祉士が医療と介護のつなぎ目を担うべきという議論があり、日本医師会からは、医師会が中心となった教育プログラムによって連携の要となる人材を育てていくというお話があった。しかし、これから医療・介護の連携のための新しい職種を一から作っていくのは不可能である。私としては、これまでケアプランを作成し、給付管理を行ってきたケアマネジャーに、連携の要を担ってもらうのがいいと考えている。だが、ケアマネジャーは医療分野の知識が少なく、病院や診療所に出向き、医師と接するのは不得手である。地域の医師会と介護支援専門員協会とで協力し合い、医師からケアマネジャーに医療の教育をしてもらえるようなシステムが作れればと思う。地域の医師会と連携し、ケアマネジャーと医療の間の壁を取ることが、地域包括ケアシステムの成功のヒントだろう。
参考資料1の11ページ「人口規模別の在宅医療・介護連携推進事業の実施状況」の資料に出ている通り、在宅医療・介護連携推進事業は市町村単位で行うことになっているが、市町村の規模が小さいほど実施する率が低くなっている。広域事業組合のようなものを作って、地域の拠点となる病院を中心にシステムを構築していく必要があるだろう。
ケアマネジャーはとても頑張っていると思うのだが、周囲の評価がまだ充分ではないということを、介護支援専門員の第1回試験の合格生として残念に思う。これまで、医療への歩み寄りをしてこなかったという努力不足の面はあったかもしれないが、今後は地域の拠点病院を中心に、地区医師会と連携していくことで医療分野の対応もできるようになっていくだろう。
資料1の論点2「広域的な医療を担っている病院等の入退院時の医療介護連携について。
これについては、複数市町村にまたがる広域的な連携が必要とされるケースも多く、市町村単位で実施する在宅医療・介護連携推進事業による取組のみでは困難となっている。病院の入退院時など、複数市町村にまたがる広域的な医療介護連携の推進を図る上で、都道府県(保健所)及び医療介護に関わる関係機関の役割についてどのように考えるか」の中に、「広域的な医療」と記載があるが、広域というのは高度急性期病院の観点であり、ここには地域急性期の拠点病院という視点が抜けていると言える。最初に言ったとおり、介護の前後には医療がある。地区医師会との連携をしっかりとってもらうことが必要だと思う。
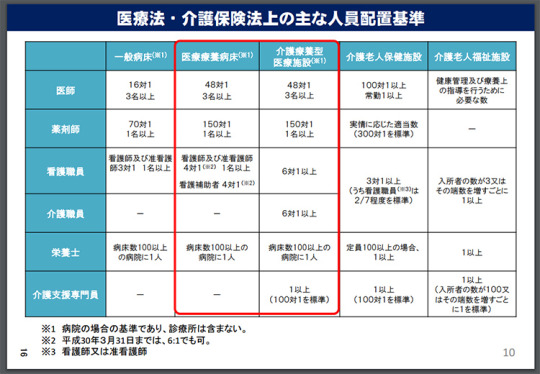
参考資料2の16ページ「医療法・介護保険法上の主な人員配置基準」の中で、医療療養病床には介護職員なしと記載されているが、実際にはいる。介護療養病床の方は介護職員6対1以上である。医療療養病床では、介護福祉士は看護補助者という呼び方をされるので、優秀な介護福祉士だとなかなか病院に勤めには来ない。一般病床を含め、介護職員を看護補助者と呼び続けているというのは、疑問である。
公的医療機関や公立に準ずるような高度急性期病院は高度な医療を専門とし、高度な医療の必要な患者が来ることを想定しているので、もともと地域包括ケアシステムの中には含まれていない。そうなると、先ほど申し上げたような地域の拠点病院の役割を果たすのは、地域の中小病院となってくる。在宅で療養している人の急性増悪等、高度な手術や処置が必要ないケースであれば、地域の拠点となっている中小病院に運ばれるべきだろう。現状では、あらゆるケースが高度急性期に運ばれてしまうので、ERの医師は悲鳴をあげている。利用者側には、どんな病気でも高度急性期病院に行けば安心という風潮が連綿と続いている。初診時の特定療養費もそうした現状からとられた措置だろうが、金銭面の抑制だけで考えるべきではないだろう。高度急性期病院にさえ行けば安心といった考え方は、患者・家族の間で非常に根深い。高度急性期での治療が必要な病気と、地域の病院で対応可能な病気とのトリアージの必要性、そして急性期から慢性期、在宅へのスムーズな連携について、国民の教育と理解が重要だろう。
介護保険制度では利用者本位ということが強く打ち出されているが、介護支援専門員やMSWの助言を聞かずに、生活支援のヘルパーだけ来させてほしいといった要望等、様々な問題が出てきている。トラブルになるとすぐに市町村に話を持っていくことになり、利用者とサービス提供者との信頼関係が崩れてきている。サービス提供側は常に槍玉にあげられるが、サービスの受け手側の教育も必要だと思う。双方の信頼関係がないと、病院と在宅医療との連携や施設・在宅への移行も、スムーズにはいかない。ぜひ厚生労働省に音頭をとっていただき、国民の意識の改革にも力を入れていただければと思う。
○第56回社会保障審議会介護保険部会の資料は、厚生労働省のホームページに掲載されています。
⇒ http://www.mhlw.go.jp/stf/shingi2/0000117643.html
Article printed from 日慢協BLOG —- 日本慢性期医療協会(JMC)の公式ブログサイト: http://manseiki.net
URL to article: http://manseiki.net/?p=3911
Click here to print.