「第3回療養病床の在り方等に関する検討会」出席のご報告
Posted By araihiro On 2015年10月10日 @ 7:16 PM In 協会の活動等,審議会,役員メッセージ | No Comments
平成27年10月9日、「第3回療養病床の在り方等に関する検討会」が開催され、池端幸彦副会長が委員として出席いたしました。今回の議題は、下記の通りです。
議題:療養病床の在り方を検討する際の論点について
◇池端幸彦副会長の発言
 *介護の現場と医療の現場では、「看取り」という言葉の意味や使い方が大きく異なっている。資料3-3「施設、在宅での看取りの状況に関するデータ」について、私は調査の段階から関わらせていただいた。返ってきた返答を検討してみると、医療機関と介護施設とで回答が大きく異なっており、これらを本当に一律で評価していいのか、かなり議論になった。限られた時間ではあるが、ここの違いについての議論を進めていかなくては、いつまで経っても平行線のままである。
*介護の現場と医療の現場では、「看取り」という言葉の意味や使い方が大きく異なっている。資料3-3「施設、在宅での看取りの状況に関するデータ」について、私は調査の段階から関わらせていただいた。返ってきた返答を検討してみると、医療機関と介護施設とで回答が大きく異なっており、これらを本当に一律で評価していいのか、かなり議論になった。限られた時間ではあるが、ここの違いについての議論を進めていかなくては、いつまで経っても平行線のままである。
医療の現場における看取りは、DNR(蘇生措置拒否Do Not Resuscitate)の考え方が近いかも知れない。要するに何かあった時に、(救命・延命を求めない事を確認した上で)人工呼吸器や心臓マッサージのようなセレモニー的な蘇生措置等は行わないといったコンセンサスを患者や家族とあらかじめとっておき、その上で治療を行うという方針の事である。もちろん、医療提供を全くしないということではない。例えば、肺炎を起こした場合の抗生剤投与や呼吸不全を起こした場合には酸素を投与する等、当然、治療行為は行う。こうした判断を医師が24時間体制で行う事が出来るというのが、療養病床の強みである。そこを理解した上で、療養病床の在り方と看取りの関連を考えるべきである。
*住まいの機能に医療をプラスした施設形態といっても、従来の老人保健施設とどう違うのかという意見があることは理解している。だが、老人保健施設あるいは転換型老健では実施が難しい医療の提供が必要で、かつ医療区分1という患者の行き場所がないということが問題になっている。もし老人保健施設や転換型老健が療養のニーズに対応できていたら、転換型老健はどんどん増えただろう。だが実際は、介護療養から転換型老健へ移ったケースはそう多くなかった。現状の老人保健施設、および転換型老健が提供する医療や住まいでは不十分であることが証明されたと言えるのではないか。
今回の介護報酬改定における介護療養型医療施設の療養機能強化型A、Bの新設も、老健ですくいとれないニーズを考え、必要とされる機能を重視した結果だろう。そう考えれば、介護療養型医療施設の療養機能強化型A、Bは今後も継続されるべきだろう。
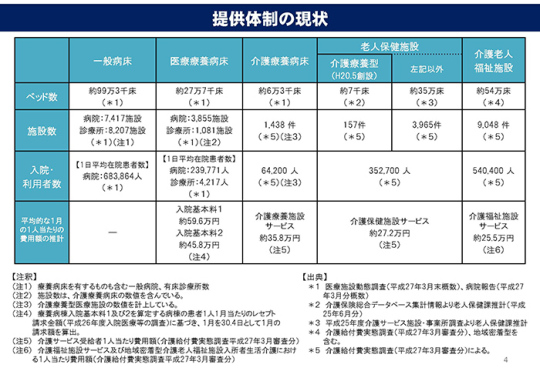
もう一点忘れてはならないのは、我々は一国民であり、一地域住民であるということだ。だからやはり、国家財政が厳しいということも理解しなくてはいけない。同時に、地域住民としての立場からすると、自己負担があまり増えてもいけない。資料2別紙の4ページ「提供体制の現状」にある医療療養病床20対1の1ヶ月の費用額推計を見ると、約59.6万円、25対1の場合で約45.8万円、介護療養病床が約35.8万円となっている。これから新たに施設を考えるとすれば、この兼ね合いの中で考えなくてはならない。
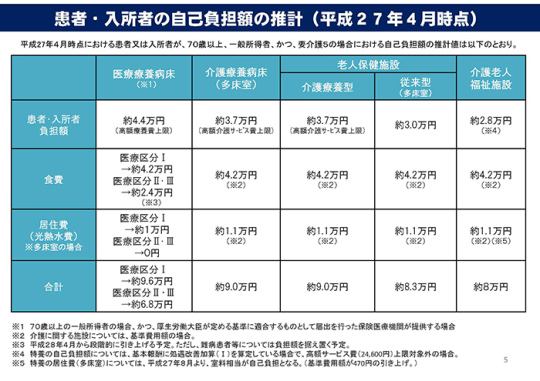
5ページ「患者・入所者の自己負担額の推計」を見ると、医療療養病床が、医療区分2・3の場合、約6.8万円、介護療養病床が約9万円、特養でも約8万円となっている。これが、1ヶ月の自己負担の最低限の費用ということだろう。ここから、例えば医療療養ならおむつ代等の自己負担がさらにかかってくるだろうし、都市部では保険外負担等が発生するケースもある。かといって、たとえ病院の隣であろうと在宅に帰る、あるいは医療提供付の住居に移った場合を考えてみると、最低でも自己負担が15万~20万円かかってくる可能性が非常に高い。現在、地方では、自己負担で15万円以上かかるようなサービス付高齢者住宅に入る人は少なくなりつつあり、空室を抱えているところも出てきている。そこに医療を外付けで提供しようものなら、医療療養病床の1ヶ月の入院費用を軽く超えてしまう。この状況をどう考えたらいいか。
効率よい医療提供をしなくては、患者、利用者の自己負担がかさむし、提供側の人材も分散する。その点を考慮し、前回の検討会で、病院内施設としてのSNW(Skilled Nursing Ward)を提案させて頂いた。もちろん、これが100点の対応であるとは思っていない。だが60点は取れるやり方ではないかと考えている。
*資料2別紙の5ページ「患者・入所者の自己負担額の推計」で試算されているのは医療機関と介護保険施設だが、サービス付高齢者住宅についての試算はないのだろうか。生活費の試算ということになってくると個人差も大きく、出しにくい数字であるとは承知しているが、もし事務局で把握している数字があれば、資料として出して頂きたい。
新しい類型の施設の費用負担額は、そのあたりの費用負担と療養病床の費用負担との間で設定されるべきではないだろうか。新規で施設を作るのではなく、既存の施設を使用する形で公的な負担を抑えられるのは重要な利点だろう。
*SNWを提案させて頂いてはいるが、面積基準6.4㎡のまま施設とし、かつ住まいとして機能させるという考え方に反論が出るのは当然だと思う。申し上げているのは、6.4㎡を住まいとして考えようということではなく、使用できなくなった病棟を住まいに置きかえることで、とりあえず過渡期を乗り切ろうということである。特養も、住まいとしては充分な広さとは言えない。一方で、住まいという観点から見ればとんでもないことだが、医療療養病床25対1には年単位で入っている方が一定数いる。そうしたケースを認めながら、現在の医療提供体制の中でどうすれば効率のよい方法があるかということを考えると、極端に言ってしまえば、現在の医療療養病床25対1をそのままを住まいに転換するというやり方が、迅速で効率的と考えている。
そこから、施設基準を調整したり自己負担分を抑えたりしながら、もう少し住まいに近い形に整えていき、なおかつできるだけ税(公費)を使わない方法ということで考えていく。まずは現状を把握し、現実に即して考えなければいけない。
*医療療養病床25対1に入院している患者の約6割が医療区分2、3であるが、約8割の入院が算定要件である医療療養病床20対1に収斂されていけば、医療区分1の患者ばかりの病棟ができることになる。そこを、院内施設に充てる。そうすれば、手の空いた余剰の看護師が(訪問看護師として)在宅医療に出向くこともできる。病院の中で施設化されたといっても、患者はあくまでも在宅に帰すことが目的である。新たにサービス付高齢者住宅のような多種の施設を作ることもなく、とりあえず過渡的な「住まい」として住んで頂きながら、その上で可能な限り利用者を在宅へ帰していく流れも作れるので、非常に有効と考える。
○第3回療養病床の在り方等に関する検討会の資料は、厚生労働省のホームページに掲載されています。
⇒ http://www.mhlw.go.jp/stf/shingi2/0000099942.html
Article printed from 日慢協BLOG —- 日本慢性期医療協会(JMC)の公式ブログサイト: http://manseiki.net
URL to article: http://manseiki.net/?p=3500
Click here to print.