「慢性期病院は3つのタイプに」── 6月29日の記者会見
Posted By araihiro On 2015年6月30日 @ 11:26 PM In 会長メッセージ,協会の活動等,役員メッセージ | No Comments
日本慢性期医療協会は6月29日、定例の記者会見を開催しました。武久洋三会長は、日本慢性期医療協会が行った「医療施設・介護施設の利用者に関する横断調査」の結果を紹介し、「日本の慢性期病院の中でも、特にレベルの高い医療提供を行っている慢性期病院のデータである」と語り、慢性期病院は、①急性期からの受け皿の役割を果たしうる、適切な医療提供を行う病院、②老人収容所的な病院、③これら①と②の中間──の3つのタイプに分かれていると述べました。
ほかには、医療区分の早急な見直しの必要性や、リハビリテーションの抜本改革として出来高から包括への全面転換、9時~5時リハビリから24時間のリハビリ提供へといった提案を行いました。
池端幸彦副会長は、7月10日に開催される第1回療養病床の在り方等に関する検討会に委員として出席するので、現場を知る医師として、また日慢協の副会長として、議論の流れをつかみ発言して行きたいと述べました。
■ 日慢協実施「医療施設・介護施設の利用者に関する横断調査」結果報告
[武久洋三会長]
今回は5月31日の1日のみを調査対象としたものの、結果のとりまとめに10日間しか猶予がなく、その上レセプトの提出で大変忙しい時期と重なったこともあって、答える側には非常に大きな負担をかけた。それにもかかわらず194の会員病院からご協力いただき、対象患者数は3万人を超えた。
当協会の会員病院は療養病床20対1の病院が8割を超えているのに対し、療養病床25対1の病院は1割程度にとどまる。しかし約4,000ある全国の慢性期病院をみると、25対1は約6割にのぼる。よって、今回の調査結果を平成22年度に厚生労働省保険局と老健局が合同で行った「医療施設・介護施設に関する横断調査」の調査結果と比較してみると、20対1と25対1の割合が異なっていることになる。
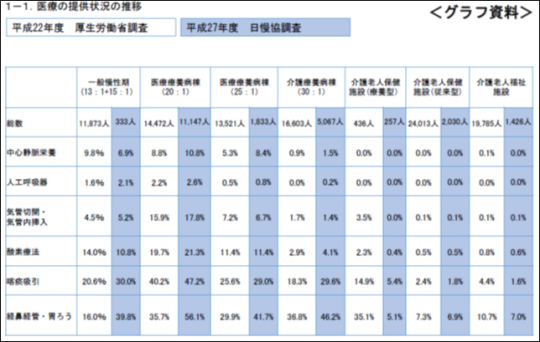
医療提供の中身では、13対1と15対1の一般慢性期については、喀痰吸引が約10%、経鼻経管・胃ろうが20%以上に増えている。一般慢性期はここ5年間で、医療療養側への振れ幅がかなり大きくなってきているといえる。
当協会の医療療養25対1では、中心静脈栄養、喀痰吸引が微増、そして経鼻経管・胃ろうが10%以上増えている。介護療養病棟についても、医療的な処置はほとんど増えていないが、やはり喀痰吸引と経鼻経管栄養・胃ろうが約10%ずつ増えている。
介護療養病棟から転換した「介護老人保健施設(療養型)」の項をみると、非常に大きな変化が出ている。5年前は、まだ療養病床から転換したばかりなので経鼻経管栄養・胃ろうが35%もあったが、今回の調査ではたったの5%になっている。転換直後は重症化率が高かったものの、今では喀痰吸引も酸素療法も大幅に減り、気管切開・気管内挿入にいたっては0%である。従来型の老健にかなり近づいている結果となった。老健は、転換型と従来型の区別が不要な時期に差し掛かってきているのだろう。その一方、急性期病院が患者を早く退院させる傾向と比例して特養の重症化率が高まっているのではないかと予想していたが、結果を見ると特にそうした傾向はなかった。また、喀痰吸引と経鼻経管栄養・胃ろうは、病院・病床では増加傾向にあるが、介護保険施設では減少傾向を示している。
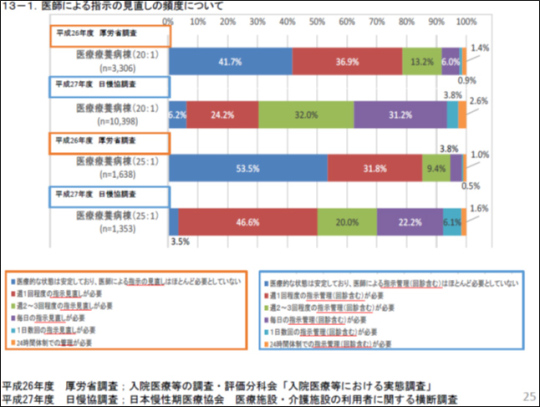
「医師による指示の見直しの頻度について」は、厚生労働省調査の結果と当協会の結果との乖離がかなり大きくなっている。全国の慢性期病院は約4,000近くあるが、当協会に入会しているのはその中でも慢性期の医療提供に非常に意欲的で、かつ勉強熱心な医療機関である。調査に回答してくれたのは、その中でもことさらに熱心な病院といえよう。よって、調査結果も必然的にポジティブデータとなったと思われる。最近は患者の状態がますます重度になってきているにもかかわらず、我々慢性期医療の病院は必要な医療をきちんと提供しているという結果が示された。療養病床には在宅療養で対応できるような患者が多いという議論の流れをつくり、療養病床の患者を在宅へとシフトさせていくという厚生労働省のシナリオとは反対の結果が導き出されたことになったといえよう。
確かに、30万床も療養病床があるのだから、その中でタイプが分化していくのは当然だ。1つ目は、急性期病床から患者を受け、治療や検査をしっかり行っている病院、次に老人収容所的な病院、3つ目としてその中間層の病院という3つのタイプに分かれているのだろう。当協会は、このうち上位2つのカテゴリーにまたがる病院が多い。
厚生労働省では、慢性期医療のデータは持っていないとしているが、実は100以上の慢性期病院がデータ提出加算を算定しており、DPC準拠のデータを提出しているのである。このDPCデータもまた大変興味深いものであるだろう。ぜひとも公開してほしいというのが、当協会からの要請である。
調査結果については、他にも興味深いデータが得られた。本調査の結果は、日慢協ホームページにて公開しているので、ご参照いただきたい。
⇒ https://jamcf.jp/enquete.html#1505oudan
医療区分についてである。医療区分1とは、医療区分2、3以外の状態という分け方をされているが、かなり重度の状態でも医療区分1とされることがある。「医療区分1の分類について」(日慢協作成)の資料の中の医療区分1-3、4、5の状態像に示されている通り、癌ターミナルでも、肝不全で腹水がたまっていても、全麻手術後1ヶ月以内でも、重度であるにもかかわらず現行では医療区分1でまとめられてしまう。医療区分については、早期の見直しが必要であろう。
■ リハビリテーションのこれから
[武久会長]
地域包括ケア病棟はリハビリ2単位が必須となっているが、逆に考えれば、2単位以上の提供は義務ではないという読み方もできる。しかし「地域包括ケア病棟におけるリハビリ実施状況」の資料から分かるように、実際は2単位よりも多く実施している病院の割合の方が多い。包括算定にしても、患者のために必要とあらば適切なリハビリ提供が行われるということを明らかにした重要なデータである。そして、回復期リハビリテーションもリハビリ提供は包括でいいのではないかということを示唆させるデータでもある。
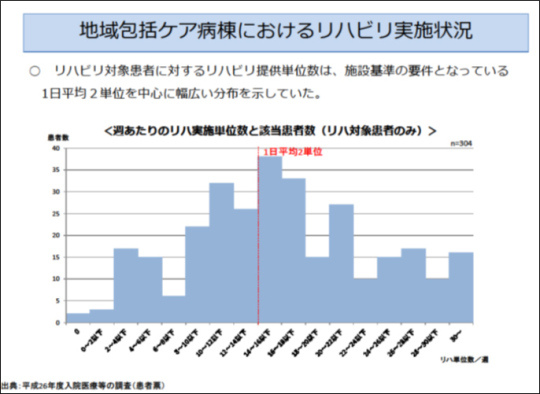
患者に必要な医療、およびリハビリテーションを必要な分提供するというのは、医療人のあるべき姿である。地域包括ケア病棟でリハビリ2単位を包括にしたということが、プラスに出た結果となっている。
しかし平成28年度診療報酬改定でリハビリをいきなりすべて包括にされると、私の病院も含め困るところが多く出てくるだろう。しかし、今後リハビリの算定の仕方は、包括制にシフトしていくだろう。
回復期リハビリ病棟における、脳卒中になって1ヶ月目であろうが6ヵ月目であろうが、提供するリハビリは一様に9単位という算定要件に対し、それならば1ヶ月目も6ヶ月目も9単位しか提供しないというのが今のリハビリの現場である。そんなことでいいのか。脳卒中になって1ヶ月目なら、1日30単位実施してもいいくらいである。もちろん、真摯にリハを行う病院もあるが、9単位でいいのなら10単位目からは徒労に過ぎないという考えの病院もある。リハビリの提供単位数だけで考えるのではなく、リハビリを提供した患者の状態の改善が評価されるべきである。これから徐々に、そうした方向の評価方法に変わっていくと考えている。
出来高算定から包括に変われば、同じ国家資格者が同じ時間だけリハビリを行っているのに、脳血管疾患のリハビリ点数が最も高く、呼吸器リハビリが低いというような、疾患別で点数が変わるという理屈に合わないこともなくなるだろう。もちろん、診療報酬内でどれだけリハビリをカバーできるのかという問題はあるが、いずれにせよ包括になれば、患者の状態に即したリハビリ提供を行わざるを得ない。
また、リハビリの提供時間がスタッフの都合で日中に限られるのもどうだろうか。たとえば、右片麻痺の後遺症がある患者が退院して家に帰った際、夜中に寝ぼけたままトイレに行こうとして転倒し、左大腿骨折をしたとなれば、もう取り返しがつかない。夜も朝も時間帯に関係なく、必要なタイミングのリハビリ提供が必要だ。夜間の訓練の重要性が全く認識されていないこの現状には、かねてから疑問を抱いている。
さらに、何でもいいからとにかく歩く訓練をさせるというのではなく、まずは口からものを食べれるための嚥下障害リハ、できるだけおむつをしなくて済むための膀胱直腸障害リハの優先を提唱したい。何より人間性の回復を優先するという観点から、当協会として下記の5項目を提案する。我々は、このような方向性で、今後リハビリ提供体制の抜本改革を目指していく所存である。
■ 「療養病床の在り方等に関する検討会」についてのスタンス
[池端幸彦副会長]
第1回療養病床の在り方等に関する検討会が7月10日に開催される。2015年内に療養病床の方向性をある程度決めていく方針とのことなので、中・長期それぞれのスパンで療養病床の在り方をみていくのだろう。おそらく、介護療養病床や障害者病棟、特殊疾患病棟も含めた中での議論となる。医療現場の人間として意見を発信するのはもちろん、当協会副会長としても発言をしていければと思う。
 慢性期医療の議論にあたり、どうしてもデータは必要である。今現在、慢性期医療のデータで有効なのは、会長が申し上げた通りデータ提出加算の算定によるDPCデータだろう。療養病床のデータ提出加算は必須ではないため、集まるのはかなりレベルの高いデータになるだろうが、まずは慢性期医療の中でもトップの病院のデータを集め、これからの療養病床の姿ということで議論できればと思う。当協会として、もちろん私としても、5年、10年後も療養病床が今のままの姿で残っていてほしいなどとは考えていない。国の示す方向性に沿うためにも、まずは現状で出せるデータを出していただけるよう要望したい。
慢性期医療の議論にあたり、どうしてもデータは必要である。今現在、慢性期医療のデータで有効なのは、会長が申し上げた通りデータ提出加算の算定によるDPCデータだろう。療養病床のデータ提出加算は必須ではないため、集まるのはかなりレベルの高いデータになるだろうが、まずは慢性期医療の中でもトップの病院のデータを集め、これからの療養病床の姿ということで議論できればと思う。当協会として、もちろん私としても、5年、10年後も療養病床が今のままの姿で残っていてほしいなどとは考えていない。国の示す方向性に沿うためにも、まずは現状で出せるデータを出していただけるよう要望したい。
差し迫った課題として考えられるのは、療養病床25対1の行く末だろう。当協会の会員に限れば25対1算定医療機関は1割台にまで減ってきているが、この1割がなぜ25対1のままなのかということについて、充分検討しなくてはならない。入院患者がいるということは、ニーズがあるということだ。たとえば、診療報酬の点数は下がるかもしれないが、院内の一部を施設に転換させるという手もある。いずれにせよ、地域住民が医療難民にならないで済むあり方を考えたい。
介護療養型についても、この検討会で議論されることになるだろう。介護療養型は、平成27年度介護報酬改定で新設された療養機能強化型を中心に、病院と施設どちらの形で残っていくかがポイントになると思われる。当協会会員からは、夜勤、当直体制をとっている限りは病院として残すべきとの声が多く聞かれる。議論の進み方を見たい。
地域医療構想の策定が進んでいく中、急性期病院から慢性期医療の提供へとシフトする病院も出てくるはずである。各地域における療養病床のキャパシティについても、慎重に考えていかねばならない。急性期病院に、より急性期病院らしい医療を行ってもらうため、そして在宅医療のサポートを行うために、療養病床はどのような医療を提供していくべきなのか。療養病床の在り方等に関する検討会が今後どういった議論を進めていくのか、入院医療等の調査・評価分科会での議論とあわせ、継続して情報を発信していきたい。
■ 地域医療構想策定ガイドライン
[武久洋三会長]
当協会は、病床削減の流れはある程度やむをえないと考えている。人口が減少していく一方の地方において、既存の病床数をいつまでも維持するというのでは、整合性がとれない。第292回中央社会保険医療協議会(平成27年3月4日)の資料に出たように、「受入れ条件が整えば退院可能な患者」の数は一般病床と療養病床を併せれば11万5千人もいる。病院長が自主的に回答した調査結果でこの数字なのだから、実態はこの数の倍程度いてもおかしくない。これらの患者は、本当に病院にいるべきなのか。かといって療養病床からいきなり在宅医療にシフトしようとしても、在宅医療の提供体制が整っていない地域は多い。それならば、これから4~5年の間でサ高住等の在宅支援施設を整備できるかというと、今の日本の国力と予算の使い方では無理な話である。ではどうすればいいかというと、池端副会長からもお話しした通り、空床を病院内施設にするのが最も簡単な方法で、費用をかけずにできる。老健に比べると多少スペースが狭いが、患者はわざわざ動かなくて済む。
高齢者の急増は、都会でもこの先20年である程度の収束をみるし、地方ではピークを過ぎたところも出始めている。将来的に明らかに空床になると知りながら、わざわざ新しい在宅設備を整える必要はない。それよりも、空いた病棟を施設として使用するほうが簡単で、効率的である。このように移行すれば、本体は病院なので医師も看護師も常駐している。病院から施設へ移行する類型を整備していただければ、人里離れた田舎の特養で、医師も看護師もおらず、介護職員しかいないところで看取りを無理強いしなくて済むだろう。ただ、療養病床から施設、および在宅への移行は1日2万円近くの単価が半分近くに落ちるということを意味する。軌道にのるまでは転換奨励金等でカバーする必要があるだろうが、数年間のうちに運営は落ち着いてくだろう。
我々は、国や厚生労働省が示す流れにあえて逆らうつもりなどない。状況を考えれば、今示されている方向性はある程度正当だと考えている。基本的に、病院とは治療をするところである。病気の患者がやってきて、治療してよくなったら帰す。この基本に忠実になれば一般病床の半分近くは不要になるだろうし、一部の収容所的な療養病床は淘汰されるだろう。医療提供体制の効率化は喫緊の課題である。我々も医療現場の人間として行政に協力し、医療提供体制の構築に貢献していこうという意志を示すことが、本日の理事会で確認された。
日本慢性期医療協会では、助かる患者、良くなる患者にはきちんとした治療をしてあげたいと思っているし、治らないとしても苦しければ酸素をする、痰がつまるのなら吸引をするといった対症療法を行い、できるだけ安らかに過ごせるよう適切な治療を提供していきたいと考えている。国民である以上はよりよい日本にしていくことを目指し、医療現場から改善していけることは改善し、提案できることは提案していきたいというのが当協会の姿勢である。
Article printed from 日慢協BLOG —- 日本慢性期医療協会(JMC)の公式ブログサイト: http://manseiki.net
URL to article: http://manseiki.net/?p=3328
Click here to print.

