2026年度診療報酬改定について ── 定例会見で橋本会長
Posted By araihiro On 2026年2月13日 @ 11:11 AM In 会長メッセージ,協会の活動等 | No Comments
日本慢性期医療協会は2月12日、定例記者会見を開き、「2026年度診療報酬改定 ~在宅復帰、寝たきりゼロへの使い方~」と題する見解を示した。橋本康子会長は「当会が今まで提唱してきた内容が反映された改定」と評価した上で「医療の質を向上させるために積極的に取り組みたい」と述べた。
今改定について橋本会長は「寝たきりゼロを前に進める内容である」と述べ、急性期から慢性期、在宅まで一貫したリハビリテーション強化が盛り込まれたと評価した。発症早期からの介入、排泄・摂食機能の改善、退院後の生活支援の評価拡充などを挙げ、「在宅復帰を具体的なアウトカムとして評価する改定である」との認識を示した。加算算定は容易ではないとしつつも、医療の質向上のため取り組む必要性を強調した。
急性期については、発症早期からのリハビリ介入を促す内容が強化されたと説明。早期リハビリテーション加算の見直しや休日リハビリテーション加算の新設に触れ、「より早く、手厚いリハビリを実施する医療機関が評価される仕組みになった」との見方を示した。
慢性期については「自宅に帰すことが明確な目的として示された」と述べ、排泄と摂食の機能改善が在宅復帰の鍵であると強調した。回復期リハビリテーション強化体制加算の創設やFIM実績指数の見直しにより、トイレ動作や移動能力の改善が評価対象として位置づけられたと説明した。また、排尿自立支援加算の要件について「多職種で取り組む体制が求められている」と指摘した。
在宅・退院後支援では「生活を見る視点が制度上明確になった」と述べ、退院前訪問指導料の充実や医療機関外リハビリテーションの拡充を評価。「担当療法士が実際に生活の場を確認し、支援できる仕組みが整った」と強調した。橋本会長は最後に「加算は医療の質を評価する仕組みである」と述べ、「在宅復帰の増加と寝たきりゼロの実現につなげたい」と語った。
この日の会見要旨は以下のとおり。なお、会見資料は日本慢性期医療協会のホームページをご覧いただきたい。
.
.
本日の内容について
[矢野諭副会長]
ただいまより、日本慢性期医療協会の定例記者会見を開催する。
[橋本康子会長]
本日は2月12日である。明日には点数が示される見込みであり、診療報酬改定が大きな話題となっている。本日は、そのうち現時点で明らかになっている内容について説明する。
本日の主なテーマは、2026年度診療報酬改定。とりわけリハビリテーションに焦点を当てる。副題に掲げた「在宅復帰、寝たきりゼロへの使い方」とは、診療報酬改定をどのように活用するべきかという視点を示したものである。表現としては適切でない部分もあるが、本改定の意義を「在宅復帰、寝たきりゼロ」という観点から整理し、考察したい。
「在宅復帰」「寝たきりゼロ」は、日本慢性期医療協会が継続して提唱してきた理念である。本日は、その理念と今回の改定との関係について説明する。
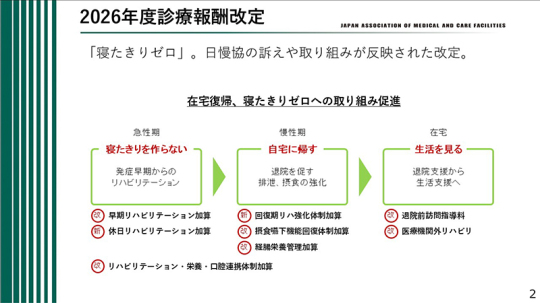
急性期においては、「早期リハにより寝たきりを作らない」という視点が示されている。慢性期では、「排泄、摂食の改善による自宅復帰の促進」が柱となる。在宅生活においては、「生活を見るリハプログラムの立案」が重視されている。これらの点について、以下、順次説明する。
.
日慢協の訴えや取り組みが反映された
「寝たきりゼロ」。日慢協の訴えや取り組みが反映された改定である。
.
.
特に慢性期や在宅の領域では、今回新たに「排泄」が明確に位置づけられた点が重要である。摂食については従前から食事の重要性が指摘されてきたが、排泄が明確に加わったことは大きな特徴であり、注目すべき改定である。
また、「生活を見る」という観点が明確化され、生活課題を踏まえたリハビリテーションプログラムを構築することが重視されている点も重要である。これらの方向性は、日本慢性期医療協会がこれまで継続して提唱してきた内容が反映されたものと考えている。
「寝たきりゼロへ」という理念のもと、本改定には日本慢性期医療協会の訴えや取り組みが相当程度反映されていると受け止めている。すべてではないが、当協会に関係の深い領域においては、その方向性が明確に示された改定である。
急性期において「寝たきりを作らない」という方針は、当協会がこれまで一貫して主張してきた内容である。その具体策として、発症早期からリハビリテーションを導入することが改めて強調されている。
まず「早期リハビリテーション加算」が見直された。詳細な点数は翌日に示される予定であるが、算定しやすい内容へと変更されている。また、「休日リハビリテーション加算」が新設された。急性期において休日にもリハビリテーションを実施した場合に加算が認められる。
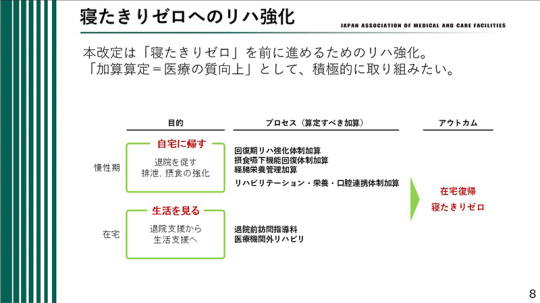
慢性期においては、自宅に帰すという目的がより明確に打ち出されている。すなわち退院を促進し、そのために排泄および摂食の機能強化を図るという方針である。
前会長の武久洋三名誉会長の時代から、「トイレ動作が可能であり、経口で食事を摂取できる状態であれば在宅復帰は可能である」と繰り返し述べてきた。排泄と摂食の確立が在宅復帰の鍵であるという考え方は、当協会の基本的な理念である。今改定では、この排泄および摂食の重要性が一層強化された内容となっている。
また、新設として「回復期リハビリテーション強化体制加算」が慢性期領域に位置づけられた。「摂食嚥下機能回復体制加算」および「経腸栄養管理加算」も見直しが行われている。これらの具体的内容については、後ほど詳しく説明する。
在宅について、退院後においては「生活を見る」という視点に重点が置かれている。すなわち「退院支援から生活支援へ」という方向転換である。その一環として、「退院前訪問指導料」が見直された。退院前、すなわち入院中に患者の生活環境を確認し支援する仕組みが整理された。
また、医療機関外リハビリテーションについても変更が行われている。これは医療機関の外で実施するリハビリテーションに関する規定の見直しである。
さらに、「リハビリテーション・栄養・口腔連携体制加算」についても改定があった。本体制加算が地域包括ケア病棟においても算定可能となった点が重要な変更である。
.
寝たきりにしない
ここで改めて急性期について述べる。急性期では、より早期かつ手厚いリハビリテーションを促進するという意図が明確に示されている。
.
.
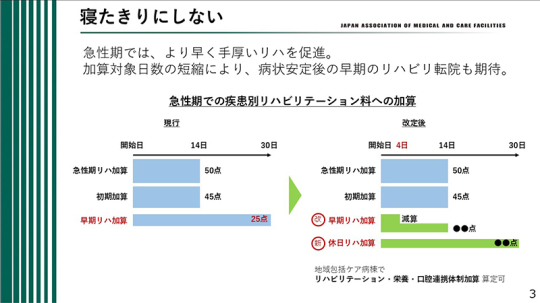
現行では「急性期リハビリテーション加算」および「初期加算」が設けられている。また「早期リハビリテーション加算」も存在し、30日間にわたり25点を算定できる仕組みであった。
今回の改定では、この早期リハビリテーション加算の仕組みが見直された。詳細な点数は明日、示される予定であるが、最初の4日間に重点的に加算が付与され、その後は逓減していく構造となる見込みである。
すなわち、できる限り早期にリハビリテーションを開始した場合に高い評価が得られる制度設計となっており、早期介入を強く促す改定であると考えられる。
また、新たに「休日リハビリテーション加算」が創設された。休日においてもリハビリテーションを実施した場合、30日間にわたり算定が可能となる。地域包括ケア病棟においてリハビリテーション・栄養・口腔連携体制加算の算定が可能となった点も主な変更点である。
これらの改定は、病状が安定した後は速やかにリハビリテーションを実施し、その後の転院を円滑に進めることを促す意図の表れと考えられる。
.
自宅に帰す ── 排泄
慢性期においては、自宅に帰すという目的が明確に示されている。特に排泄に重点が置かれている。
.
.
自宅退院の障壁となるのは、排泄と摂食である。経口で十分に食事を摂取できず、トイレで排泄動作が行えない場合、在宅復帰は困難となる。施設への復帰においても同様の課題が生じる。そのため、これらの機能改善に向けたリハビリテーションを強化する方針が示されている。
在宅復帰を目的とする回復期リハビリテーション病棟では、排泄動作の改善を重点的に評価し、取り組む内容となっている。従前より回復期リハビリテーション病棟は在宅復帰の要として位置づけられてきたが、今回新たに「回復期リハビリテーション強化体制加算」が新設された。本加算の算定要件には、FIMの実績指数が組み込まれている。具体的な基準値は現時点では未確定であるが、「排尿自立支援加算」の取得が要件の1つとして位置づけられている。
排尿自立支援加算の取得には、経験を有する医師の関与が求められる。泌尿器科医、あるいは他科の医師であっても所定の研修を修了していれば差し支えない。また、3年以上の経験を有し研修を修了した専任看護師、さらに経験を有する理学療法士または作業療法士の配置が必要である。これらの職種がチームを構成し、排尿の自立に向けた支援を実施することで算定が可能となる。
さらに、「退院前訪問指導料」の算定も要件の一部となっている。入院中に自宅を訪問し、生活環境を踏まえた支援を行うことが求められる。
FIMの実績指数、すなわちFIM利得の評価方法にも見直しが加えられた。FIMは①から⑬までの項目で構成されているが、そのうち⑥の「トイレ動作」および⑫の「歩行・車椅子」において、5点以下から6点以上へ改善した場合、実績指数に1点が加算される仕組みとなった。
FIMにおいて7点は完全自立を示し、危なげなく一連の動作を自力で遂行できる状態である。6点は見守りや軽度の促しがあれば可能な状態であり、ほぼ自立と評価される。1点は全介助を要する状態である。
今回の改定では、トイレ動作と歩行・車椅子がほぼ自立以上に改善した場合に評価が高まる設計となっている。トイレ動作とは、排泄そのものに加え、衣服の着脱、後始末、手洗いといった一連の動作を含む。トイレに至るまでの移動手段、すなわち歩行または車椅子移動も評価対象となる。
これらの機能が自立またはほぼ自立に至れば、それぞれ1点ずつ加算される。排泄動作が確立すれば、他の生活機能の改善にも波及する可能性が高いという考え方に基づく。以上のように、排泄機能の自立を強く意識した評価体系へと重点化が図られている。
.
自宅に帰す ── 摂食
摂食機能の改善による加算取得が緩和された。アウトカムを高めることにより、より上位の加算を取得しやすくなった。
.
.
具体的には、「摂食嚥下機能回復体制加算」に関する要件が見直された。従前は、言語聴覚士が「専従」であることが求められていた。専従とは、当該業務に専ら従事し、他の業務を兼務できない形態を指す。すなわち、病棟における言語聴覚療法を実施していれば、他の役割を担うことはできないという制約があった。
今回の改定では、この要件が「専任」へと変更された。専任となったことで、病棟での言語聴覚療法を行いながら、摂食嚥下機能回復体制の構築にも参画することが可能となった。
本加算の算定には、医師、看護師、管理栄養士等と連携し、チームとして摂食機能の改善に取り組む体制が求められる。従来は専従の言語聴覚士が中心となる必要があったが、今回の見直しにより、専任であれば対応可能となり、より柔軟な体制構築が可能となった。
さらに、「摂食嚥下機能回復体制加算」には区分3があり、これは療養病棟に適用される。従来は「中心静脈栄養の終了者が2名以上」であることが要件の1つとされていたが、今回の改定ではこれに加え、鼻腔栄養、すなわち経鼻経管栄養や胃瘻から経口摂取のみへ改善した症例も対象に含まれることが明確化された。これにより、算定の自由度が高まり、実態に即した評価が可能となった。
また、「経腸栄養管理加算」についても対象範囲が整理された。中心静脈栄養からの離脱のみならず、経管栄養から経口摂取へ移行した患者も評価対象となることが明示された。
以上のように、摂食機能の改善過程にある多様な症例が加算対象として認められることが明確となり、現場における取り組みが評価されやすい制度設計となった。
.
生活を見る
次に、「生活を見る」という視点についてである。これは退院後を見据えた取り組みである。
.
.
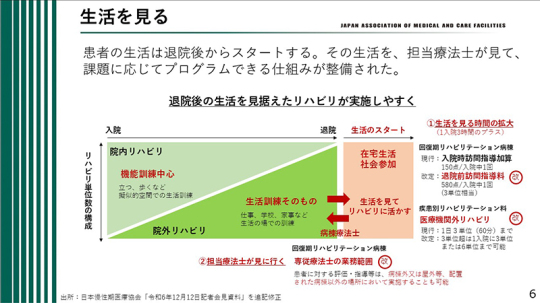
入院中にリハビリテーションを実施し、その後、退院となるが、患者の生活は退院後に本格的に始まる。その生活場面を担当療法士が直接確認し、課題に応じたプログラムを構築できる仕組みが整備された。
ここでいう担当療法士とは、入院中にリハビリテーションを担当していた療法士がそのまま関与できることを意味する。具体的には、生活を見る時間の拡大が図られた。現行の「入院時訪問指導加算」は、「退院前訪問指導料」へと改定され、点数も引き上げられた。3単位相当、580点となっている。
例えば、自宅への訪問に30分から1時間を要し、現地で動作状況や生活環境を確認したうえで帰院する場合でも、3単位相当の評価がなされる仕組みである。そのため、時間的負担に対して十分な評価が得られる設計となっており、療法士が実際に生活の場を訪問し、具体的な指導を行いやすい環境が整えられたといえる。
医療機関外リハビリテーションについては、病院内にとどまらず、医療機関の外でリハビリテーションを実施できる仕組みである。従来は1日3単位、すなわち1時間までが上限であった。しかし、実際には医療機関から外出し、患者とともに公共交通機関を利用して移動し、生活場面を確認したうえで帰院するとなると、1時間では十分とはいえない状況があった。
今回の改定では、3単位を超える場合でも、1入院につき3単位または6単位まで算定可能となった。すなわち1時間、あるいは2時間まで対応できる仕組みとなった。例えば、就労を予定している患者に対し、病院から職場までの移動訓練を実施し、1時間20分を要した場合でも、その時間に見合った評価が可能となる。また、別の日により遠方への外出訓練を行い、1時間40分を要した場合であっても対応できる。このように、生活の場面に即した訓練を行うための自由度が大きく高まった。
さらに、専従療法士の業務範囲も拡大された。担当療法士が実際に生活の場へ赴き、評価や指導を行うことが可能となった。患者に対する評価および指導は、病棟外や屋外など、配置された病棟以外の場所においても実施できる。従来は病棟に配置された療法士が院外で活動することは認められていなかったが、今回の改定によりその制限が緩和された。これにより、より実践的で生活に直結した支援が可能となった。
.
本改定でのリハビリ課題
以上のように、急性期、慢性期、在宅のいずれの領域においても、今回の診療報酬改定は在宅復帰および寝たきりゼロへの取り組みを促進する内容となっている。運用次第では自由度が高く、患者の利益につながる改定であると受け止めている。
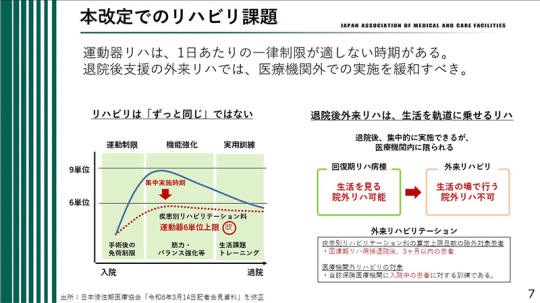
一方で課題もある。運動器リハビリテーションについては1日6単位が上限とされたが、リハビリテーションは常に同一内容を継続するものではない。
.
.
例えば手術直後や骨折後など、荷重制限がある時期には患側への負荷がかけられず、健側中心の訓練となる。その段階では十分な時間を確保しても実施できる内容に制約が生じる。しかし、荷重が許可され、歩行練習や立位訓練が可能となった時期こそ、機能強化の観点から集中的なリハビリテーションが重要となる。その時期に十分な訓練を行うことで、その後の実用訓練や自主訓練への移行が円滑になる。したがって、運動器リハビリテーションにおいては、時期に応じて重点を置く内容を変えるなど、メリハリのある実施が望ましい。
また、退院後の外来リハビリテーションでは、医療機関外での実施を緩和すべきである。外来は患者が自宅等から医療機関に通院する形態であり、原則として院内でのリハビリテーション実施が前提となっている。
しかし、外来リハビリテーションにおいても、就労を見据えた訓練や、公共交通機関の利用、すなわちバス、電車、タクシー等の利用練習、さらには買い物動作など、生活に直結する訓練を院外で実施する意義は大きい。今後は、こうした生活場面に即した外来リハビリテーションが実施しやすい環境が整備されることが望まれる。
.
寝たきりゼロへのリハ強化
最後にまとめである。本改定は「寝たきりゼロ」を前進させるためにリハビリテーションを強化する内容である。加算の算定には一定の体制整備が求められ、容易ではない面もあるが、加算は医療の質向上を評価する仕組みである。したがって、質の高い医療を実現するためにも、積極的に取り組む必要がある。
.
.
「自宅に帰す」「生活を見る」という目的を明確にし、排泄および摂食の強化に取り組むこと、さらに生活の実場面を踏まえたリハビリテーションを実践することにより、在宅復帰の増加や寝たきりゼロの実現につながることが期待される。
なお、今回はリハビリテーションを中心に説明したが、日本慢性期医療協会には療養病床を有する会員も多数いる。今回の診療報酬改定では、療養病床に関しても当協会が従前から要望してきた内容が一定程度反映された。
本日の資料には示していないが、例えば感染症と処置が重なった場合の評価が見直された。感染症は医療区分2、処置も医療区分2であるが、処置を要する患者が肺炎や胆嚢炎などの感染症を併発し、双方の治療を要する重篤な状態となった場合には、医療区分3へ引き上げられることが認められた。
また、医療的ケアを必要とする小児に対する評価についても、算定が可能となる内容が盛り込まれた。このほか、一部で包括とされていた薬剤が出来高算定へ変更された点や、従来は24時間対応薬局でなければ算定できなかった地域包括診療料について、必ずしも24時間薬局でなくても対応可能となった点など、複数の見直しが行われた。
特に大きな変更は、感染症と処置など複数の要素が重なった場合の医療区分の引き上げが認められた点である。医療区分1や医療区分2の状態が単独で存在するのではなく、複数の病態が重なる実態を踏まえ、区分2から区分3への引き上げが可能となったことは重要である。これにより療養病床における治療がより実態に即した評価となり、運営面でも対応しやすくなると思う。以上である。
.
.
Article printed from 日慢協BLOG —- 日本慢性期医療協会(JMC)の公式ブログサイト: http://manseiki.net
URL to article: http://manseiki.net/?p=12193
Click here to print.